Cara membaca atau interpretasi rontgen toraks (chest x-rays) memerlukan pengertian anatomi dan fisiologi dari organ dada serta pengertian akan limitasi dari pemeriksaan radiologi ini. Sayangnya, masih banyak dokter, bahkan radiologis yang melakukan kesalahan dalam pembacaan rontgen toraks.[1]
Sebuah studi menunjukan bahwa kesalahan dari interpretasi rontgen toraks rata-rata mencapai 3-5% setiap harinya. Jika diambil rata-rata 4% dari kesalahan yang dilakukan setiap harinya, dari 1 miliar rontgen toraks yang dilakukan tiap tahun, radiologis melakukan 40 juta kesalahan dalam interpretasi rontgen toraks per tahun.[2,3]
Padahal menurut Standar Kompetensi Dokter Indonesia (SKDI), interpretasi rontgen toraks masuk ke level 4a, yang berarti dokter umum seharusnya mampu melakukan keterampilan klinis ini secara mandiri dan tanpa supervisi. Untuk meminimalisir kesalahan, ada berbagai macam cara untuk memudahkan interpretasi rontgen toraks, seperti dengan sistem bantuan ABCDEFGHI atau bantuan artificial intelligence (AI).[4]
A. Assessment of Quality / Airway
Sebelum memulai interpretasi, seorang dokter harus memeriksa dahulu apakah identitas yang tertera di rontgen toraks sesuai identitas dengan pasien yang diperiksa. Pastikan nama, tanggal lahir, dan nomor rekam medis pasien sesuai. Cek juga tanggal dan waktu pengambilan rontgen toraks untuk mencegah dokter memeriksa rontgen toraks yang salah.
Setelah itu, untuk mendapatkan interpretasi yang benar, diperlukan teknik dan prosedur yang benar saat menjalankan rontgen toraks. Maka perlu dipastikan apakah kualitas dari rontgen toraks layak untuk dibaca.[1,5]
Untuk menilai apakah sebuah foto layak dibaca, ada sebuah jembatan keledai PIER untuk memudahkan:
Position: melihat posisi dalam pengambilan gambar, apakah foto diambil dalam posisi supinasi, posteroanterior (PA), anteroposterior (AP), atau lateral.
Inspiration: foto yang baik dilakukan jika pasien mengambil inspirasi yang cukup dalam. Inspirasi yang baik akan memperlihatkan iga posterior nomor 10 dan 11 dari pasien.
Exposure: foto yang baik akan mempunyai densitas yang baik sehingga dapat melihat struktur vaskular paru dengan baik (bahkan hingga ke bagian perifer), dapat melihat batas jantung, aorta, diafragma, juga garis kolumna spinalis.
Rotation: untuk menilai apakah pasien berdiri tegak lurus, dapat dilihat apakah jarak dari midklavikula kanan dan kiri ke vertebra sama dan sejajar.[5,6]
Jika sudah yakin foto layak untuk dibaca, pembacaan foto dapat dimulai dari memeriksa airway. Cara memeriksa airway adalah menyusuri trakea dari paling atas foto. Pastikan trakea berada di midline atau garis tengah, lalu susuri hingga mencapai karina. Dari karina, turun ke bronkus kanan, dan kembali ke karina untuk menyusuri bronkus kiri.
Perhatikan apakah ada penyempitan pada bronkus. Selain itu, pastikan sudut antara kedua bronkus berada di antara 50° dan 100°. Sudut di atas 100° menandakan adanya pelebaran karina.[7]
Trakea yang tidak berada di garis tengah menandakan adanya deviasi trakea. Deviasi trakea dapat ditemukan pada beberapa kasus seperti:
- Penyakit paru: Tension pneumothorax, atelektasis, efusi pleura, fibrosis paru, paru kolaps, tuberkulosis paru
- Massa: kanker paru, kelenjar tiroid yang membesar, atau tumor mediastinum
- Kifoskoliosis
Hernia hiatal.[8]
B. Bones and Soft Tissue
Setelah memastikan foto layak dibaca, pemeriksa dapat berpindah ke B untuk melihat tulang, yaitu menilai apakah simetris, apakah ada garis fraktur, lesi di tulang, ataupun tanda-tanda osteoporosis. Nilai juga jaringan lunak apakah ada benda asing, bengkak, ataupun subcutaneous air.[5]
C. Cardiac
Pada cardiac, nilai ukuran jantung. Ukuran jantung yang normal harus di bawah 50% pada foto yang diambil dengan posisi PA dan di bawah 60% pada foto yang diambil dengan posisi AP. Selain menilai ukuran, dapat juga menilai bentuk, kalsifikasi, dan apakah ada katup prostetik.[5]
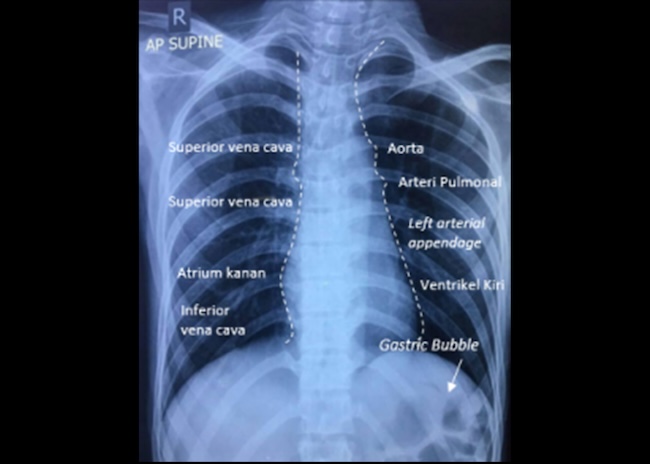
Dari gambaran rontgen toraks pun dapat memperkirakan bagian dari jantung dengan melihat siluet jantung. Batas kanan biasa dibentuk oleh atrium kanan di mana vena cava superior masuk, dan vena cava superior dan inferior dapat terlihat di batas bawah kanan jantung. Sebaliknya, batas kiri terbentuk dari ventrikel kiri dan left atrial appendage.[9]
D. Diaphragm
Setelah melihat jantung, lihat posisi hemidiafragma. Hampir selalu, hemidiafragma kanan lebih tinggi dibandingkan hemidiafragma kiri karena adanya organ liver yang mendesak hemidiafragma kanan ke atas.
Setelah melihat posisi diafragma, lihat juga bentuk diafragma apakah bentuk menjadi rata (flattened). Bentuk flattened diafragma dapat ditemukan pada kasus asthma atau emfisema, biasanya bilateral, serta tension pneumothorax pada diafragma flattened unilateral.[5]
Terakhir, lihat apakah ada udara bebas di bawah diafragma. Jika terdapat udara bebas di bawah diafragma, hal ini disebut subdiaphragmatic free gas atau pneumoperitoneum, yang berarti perlu dicurigai adanya perforasi organ berongga di abdomen.
Jika ditemukan pneumoperitoneum disertai tanda klinis yang mendukung, seperti nyeri abdomen, perlu dicurigai terjadi kegawatdaruratan yang memerlukan intervensi segera.[5,7,8]
E. Effusion
Efusi pleura dapat dinilai dengan melihat sudut kostofrenik (costophrenic angles) pada kedua ujung diafragma. Sudut yang normal seharusnya tajam. Jika ditemukan sudut yang menumpul, bisa dicurigai adanya efusi pleura. Untuk memastikan, dapat dilakukan foto ulang dengan posisi lateral yang lebih sensitif dalam menilai efusi pleura.[5]
F. Fields, Fissures and Foreign Bodies
Setelah itu, dapat melihat lapang paru apakah terdapat inflitrasi (baik interstitial ataupun alveolar), massa, konsolidasi, garis pleura, dan tanda-tanda vaskularisasi paru yang seharusnya tampak agar samar di bagian perifer paru.
Konsolidasi paru dapat dilihat dengan memperhatikan perbatasan antara paru dan jaringan sekitar karena paru umumnya terisi gas dan jaringan lain seperti jantung atau diafragma solid. Konsolidasi pada lobus kiri bawah akan menyebabkan diafragma kiri tidak dapat terlihat jelas, sedangkan konsolidasi pada lobus kanan tengah menyebabkan batas kanan jantung tidak dapat terlihat jelas.[5]
Penyakit yang dapat dilihat saat interpretasi bagian ini adalah pneumonia, tuberkulosis paru, tumor paru, edema paru, dan pneumothorax. Selain itu, nilai juga fisura minor dan mayor yang membagi lobus paru, apakah terdapat penebalan, cairan, ataupun perubahan posisi.[5,9]
Terakhir, nilai apakah ada benda asing yang tampak, seperti nasogastric tube (NGT), endotracheal tube (ETT), lead dari pacemaker, central venous line, atau alat-alat yang terpasang karena riwayat operasi sebelumnya.[5]
G. Great Vessels / Gastric Bubble
Pada bagian ini, lihat ukuran aorta serta bentuk dari pembuluh darah pulmonal. Aortic knob harus terlihat jelas. Selain itu, perhatikan juga adanya gastric bubble, yaitu area kehitaman (radiolucent) yang biasanya berbentuk bulat dan terletak di bawah hemidiafragma kiri. Gastric bubble menunjukan adanya udara di fundus lambung.[10]
Jika pasien terpasang nasogastric tube (NGT), pastikan NGT terpasang benar di dalam lambung untuk mencegah komplikasi. Pemasangan yang tepat dapat dinilai dengan melihat ujung dari NGT yang berakhir di bawah diafragma (subdiafragma) dan tumpang tindih dengan gastic bubble. Lokasi NGT tepatnya 10 cm di bawah perbatasan gastroesofagus (gastro-oesophageal junction).[11]
H. Hilum and Mediastinum
Untuk memudahkan penilaian hilum, ada beberapa hal yang harus dilihat:
- Bentuk: dapat dikatakan normal jika gambaran vaskular seperti bercabang
Radiopacity: opasitas dari hilum semakin menipis dan hilang di bagian perifer
- Ukuran: 2/3 dari densitas vaskular berada di bagian bawah hilum
- Bandingkan hilum di kanan dan kiri, seharusnya simetris.[5,9,12]
Setelah itu, perhatikan jika terdapat limfadenopati, kalsifikasi, ataupun massa di bagian hilum. Bandingkan hilum kanan dan kiri, biasanya hilum kiri lebih tinggi dibadingkan sisi kanan. Setelah itu, perhatikan apakah terdapat pelebaran dari mediastinum, yang biasa menandakan adanya diseksi aorta jika klinis mendukung.[5]
Perbesaran pada hilum biasanya menandakan adanya limfadenopati dan tumor, hipertensi vena pulmonal, hipertensi arteri pulmonal, dan peningkatan aliran darah pulmonal. Sementara itu, limfadenopati baik unilateral maupun bilateral biasanya dapat menandakan adanya penyakit tuberkulosis, limfoma, sarkoidosis, serta infeksi fungi, virus, tularemia, ataupun anthrax.[5,9,12]
I. Impression
Setelah melihat seluruh bagian di atas, simpulkan apa saja kelainan yang ditemukan sejak awal hingga akhir. Gunakan bagian ini sebagai pemeriksaan ulang demi mencegah adanya kelainan yang tidak dikenali sebelumnya.
Dokter harus melakukan pemeriksaan secara sistematis, mulai dari A sampai I untuk meminimalisir kemungkinan melewatkan kelainan. Hal ini perlu diingat terutama pada rontgen dengan kelainan yang terlihat jelas.
Bila terdapat abnormalitas multipel pada foto rontgen, dokter bisa melewatkan kelainan yang tidak terlihat dengan jelas jika pemeriksaan tidak dilakukan secara sistematis. Pastikan interpretasi tetap dilakukan secara sistematis dan lengkap.[5]
Laporan Hasil Interpretasi Rontgen Toraks
Laporan radiologi biasanya terdiri dari dua bagian, yang mana umumnya dimulai dari bagian deskriptif yaitu laporan dari seluruh bagian mengenai apa saja yang tampak normal maupun abnormal, serta ditutup dengan bagian konklusi. Bagian konklusi biasanya digunakan radiologis untuk menjawab pertanyaan dari dokter yang merujuk pasien mengenai adanya hasil dari pemeriksaan rontgen toraks yang mengarah ke diagnosis rujukan. [1]
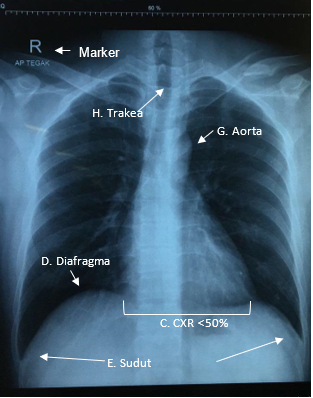
Gambar 1. Rontgen Toraks. Sumber: dr. Immanuella, 2018.
Sebagai contoh, interpretasi rontgen toraks pada Gambar 1 adalah:
- Pada rontgen toraks ini, tidak terpasang identitas pasien dan tanggal pengambilan foto, seharusnya ada dan pastikan identitas sesuai dengan pasien yang kita periksa.
- Marker R pada rontgen ini terpasang yang menunjukan sisi kanan tubuh pasien serta posisi pasien saat pengambian foto adalah AP tegak.
- Inspirasi pasien kurang dalam karena tidak menunjukkan iga posterior hingga iga nomor 10.
- Densitas foto cukup baik dan rotasi baik dikarenakan jarak antara midklavikula kanan dan kiri sama
- Tulang pasien seluruhnya terbilang simetris. Tidak tampak garis fraktur, lesi di tulang ataupun subcutaneous air
- Ukuran jantung <50% menunjukkan tidak adanya perbesaran jantung. Tidak tampak kalsifikasi aorta
- Bentuk diafragma baik serta hemidiafragma kanan lebih tinggi dibanding kiri. Tidak tampak pneumoperitoneum
- Kedua sudut kostofrenikus tajam
- Pada kedua lapang paru tidak terdapat infiltrat, massa ataupun konsolidasi. Tidak terdapat penebalan fisura antar tiap lobus dan tidak terdapat benda asing seperti NGT ataupun ETT
- Aorta dan arteri pulmoner pasien baik pada rontgen toraks ini, tetapi tidak tampak gastric bubble di bawah hemidiafragma kiri.
- Tidak ada pelebaran mediastinum. Trakea di tengah dan tidak tampak deviasi.
Peran Artificial Intelligence dalam Interpretasi Rontgen Toraks
AI dapat digunakan sebagai pendukung keputusan (decision support) yang membantu ahli radiologi mendeteksi dan mengklasifikasikan berbagai temuan klinis pada rontgen toraks dengan akurasi yang lebih tinggi. Sebuah penelitian menunjukkan bahwa penggunaan AI meningkatkan akurasi interpretasi tanpa menurunkan kinerja, bahkan pada sebagian besar temuan hasilnya lebih unggul dibandingkan interpretasi ahli radiologi tanpa bantuan AI.[13]
Kesimpulan
Rontgen toraks adalah salah satu pemeriksaan penunjang konvensional yang sering digunakan sebagai alat bantu diagnosis. Sayangnya, kesalahan masih sering dibuat oleh dokter umum bahkan radiologis dalam interpretasi atau pembacaan rontgen toraks.
Untuk membuat interpretasi yang baik dan benar, seorang dokter harus mengetahui dahulu prosedur dan teknik tindakan rontgen toraks yang tepat, serta tahu apakah hasil yang diberikan baik dan layak untuk dibaca.
Untuk membantu interpretasi rontgen toraks, dapat digunakan singkatan A, B, C, D, E, F, G, H, I. Setelah mendeskripsikan seluruh bagian, baru disimpulkan hasil abnormal apa saja yang tampak dan diagnosis banding apa saja yang didapat dari hasil pemeriksaan.
Perlu diingat bahwa rontgen toraks hanyalah pemeriksaan penunjang. Diagnosis pasien tetap harus dilakukan berdasarkan kondisi klinis pasien dan tidak boleh hanya mengandalkan temuan hasil rontgen semata.
Direvisi oleh: dr. Bedry Qintha