Skrining sifilis kongenital pada ibu hamil dan neonatus perlu dilakukan karena sifilis dapat menyebabkan mortalitas dan morbiditas serius pada bayi. Skrining diharapkan dapat mengidentifikasi sifilis dengan cepat, sehingga dokter dapat memberikan tata laksana secara dini dan mengurangi risiko komplikasi pada janin maupun neonatus.[1]
Menurut laporan WHO, sifilis pada kehamilan menyebabkan sekitar 300.000 kematian janin dan neonatus setiap tahun. Sifilis pada kehamilan juga meningkatkan risiko kematian dini pada sekitar 215.000 bayi setiap tahun. Studi melaporkan bahwa estimasi prevalensi sifilis maternal global adalah 0,69%, yang menyebabkan terjadinya sifilis kongenital sebanyak 473 per 100.000 kelahiran hidup.[1,2]
Di Indonesia, data epidemiologi sifilis kongenital masih terbatas. Akan tetapi, Survey Terpadu Biologi dan Perilaku (STBP) pada tahun 2011 telah mengidentifikasi bahwa populasi wanita pekerja seksual (WPS), terutama yang memiliki HIV positif, merupakan populasi yang berisiko. Skrining sifilis kongenital mungkin perlu ditargetkan sesuai risiko masing-masing populasi. Studi epidemiologi yang lebih baik masih diperlukan untuk memahami prevalensi di Indonesia.[5]
Kriteria Definisi Sifilis Kongenital
Sifilis merupakan penyakit menular seksual yang disebabkan oleh bakteri Treponema pallidum. Menurut kriteria WHO, definisi kasus sifilis kongenital adalah sebagai berikut:
Stillbirth, kelahiran hidup, atau fetal loss yang terjadi di usia gestasi >20 minggu atau berat janin >500 gram, yang terjadi pada ibu yang seropositif sifilis tetapi tidak mendapatkan pengobatan adekuat; atau
Stillbirth, kelahiran hidup, atau anak berusia <2 tahun yang memiliki bukti klinis atau bukti mikrobiologis infeksi sifilis
Bukti mikrobiologis yang dimaksud adalah:
- Adanya T. pallidum pada spesimen korda umbilikus, plasenta, discharge nasal, atau lesi kulit yang diperiksa dengan mikroskop lapangan gelap atau diperiksa dengan direct antibody fluorescent test
- Adanya IgM spesifik Treponema pallidum
- Bayi memiliki serologi non-treponemal positif dengan titer 4 kali lipat lebih tinggi daripada titer ibunya[3,4]
Dampak Sifilis Kongenital pada Bayi dan Anak-Anak
Kematian janin atau kematian perinatal dilaporkan terjadi pada 40% bayi yang terinfeksi. Persalinan preterm dan pertumbuhan janin terhambat juga telah dilaporkan. Pada bayi yang tetap hidup, manifestasi klinis dibedakan menjadi stadium dini dan stadium lanjut. Stadium dini terjadi dalam 2 tahun pertama kehidupan, sedangkan stadium lanjut terjadi setelah usia 2 tahun.
Sekitar dua pertiga bayi tidak menunjukkan gejala klinis saat dilahirkan. Namun, jika tidak diobati, gejala akan muncul dalam beberapa minggu atau bulan. Manifestasi klinis bisa bervariasi dan bisa mengenai beberapa organ. Organ yang sering terkena adalah hati dan limpa (hepatosplenomegali). Bayi juga bisa mengalami ikterus yang menetap dan peningkatan enzim hati.[3,6]
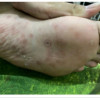
Kelainan kulit dapat berupa eritema makulopapular atau bula yang diikuti deskuamasi pada telapak tangan dan kaki. Bila osteokondritis terjadi, muncul nyeri yang dapat membuat bayi menjadi sensitif dan tidak mau menggerakkan tungkai (pseudoparalisis Parrot). Kelainan susunan saraf pusat, kegagalan tumbuh, korioretinitis, nefritis, dan sindrom nefrotik juga dapat terjadi.[3,4]
Skrining Sifilis pada Ibu Hamil
Deteksi sifilis kongenital yang efektif tergantung pada identifikasi sifilis pada ibu hamil. Pertama-tama, dokter dapat menganamnesis faktor risiko sifilis maternal selama kehamilan, seperti hubungan seksual dengan pasangan multipel, hubungan seksual transaksional, penyalahgunaan obat, keterlambatan masuk ke prenatal care (ibu baru memeriksakan kehamilan di trimester kedua atau ketiga), dan tunawisma.
Pemeriksaan serologis bisa dilakukan pada wanita hamil pada kunjungan prenatal pertama, pada usia kehamilan 28 minggu, dan pada persalinan. Wanita yang menjadi target skrining adalah wanita yang tinggal di komunitas dengan tingkat infeksi sifilis tinggi, wanita dengan infeksi HIV, atau wanita yang berisiko tinggi tertular sifilis. Tes serologis dibedakan menjadi tes treponemal dan non-treponemal.[3,4,5]
Tes treponemal mendeteksi antibodi treponemal melalui hemagglutination assay untuk T. pallidum (TPHA), enzyme immunoassay, atau fluorescent treponemal antibody absorption (FTA-Abs). Sementara itu, tes non-treponemal dapat berupa Venereal Disease Research Laboratory (VDRL) atau Rapid Plasma Reagin (RPR). Tes RPR memiliki sensitivitas sekitar 70–100% dan spesifisitas sekitar 97–99%.[3]
Skrining Sifilis pada Neonatus
Skrining secara serologis pada neonatus sulit dilakukan karena antibodi treponemal dan non-treponemal dari ibu dapat ditransfer ke janin melalui plasenta, sehingga interpretasi hasil tes pada neonatus menjadi kurang akurat.
Oleh karena itu, skrining umumnya tetap mengacu pada ada tidaknya infeksi maternal dan adekuat tidaknya pengobatan maternal. Dokter juga dapat membandingkan titer serologis VDRL atau RPR kuantitatif milik ibu (saat persalinan) dan milik neonatus. Jika stat RPR tidak tersedia dan tes rapid treponemal dilakukan saat persalinan, hasilnya harus dikonfirmasi dengan tes serologis sifilis standar (RPR dan tes treponemal).[3,7]
Antibodi non-treponemal yang didapat secara transplasenta akan ada pada sebagian besar bayi, tetapi antibodi tersebut menghilang pada bayi yang tidak terinfeksi pada usia 6 bulan. Sementara itu, antibodi treponemal yang didapat secara pasif menghilang pada usia 12–18 bulan.[8]
Kesimpulan
Skrining sifilis kongenital terutama dilakukan pada ibu hamil pada kunjungan antenatal yang pertama, pada trimester ketiga, dan pada saat persalinan. Ibu yang melahirkan dianjurkan untuk skrining sifilis, terutama apabila memiliki risiko tinggi sifilis (misalnya populasi pekerja seks atau penderita HIV/AIDS) atau belum pernah menjalani skrining sifilis selama masa kehamilan.
Skrining pada ibu hamil dilakukan dengan anamnesis faktor risiko dan pemeriksaan serologis treponemal maupun non-treponemal. Skrining pada neonatus lebih sulit dilakukan karena adanya transfer antibodi treponemal dan non-treponemal dari ibu ke janin saat masih hamil. Skrining pada neonatus biasanya tetap mengacu pada status infeksi ibu dan adekuat tidaknya pengobatan ibu. Dokter juga dapat membandingkan titer antibodi VDRL dan RPR ibu dan bayi.