Membedakan jerawat (acne vulgaris) dan folikulitis Malassezia (fungal acne) merupakan pertanyaan yang sering dijumpai. Tampilan keduanya baik dalam segi gejala dan morfologi bisa saling menyerupai sehingga membedakan kedua diagnosis ini menjadi tantangan tersendiri.
Diagnosis fungal acne sering kali terlambat karena gambaran klinisnya yang menyerupai acne vulgaris (AV). Dokter biasanya baru memikirkan fungal acne pada pasien yang tidak mengalami perbaikan klinis setelah pemberian antibiotik yang sesuai untuk acne.[1,2]
Pemberian antibiotik jangka panjang dapat merusak keseimbangan flora normal kulit sehingga terjadi peningkatan jamur Malassezia sp. dan menyebabkan fungal acne. Diagnosis fungal acne perlu dilakukan dengan tepat untuk memberikan terapi yang sesuai dan perbaikan klinis tercapai dengan optimal.[1,2]
Perbedaan Patogenesis dan Etiologi Acne Vulgaris dengan Folikulitis Malassezia
Acne vulgaris merupakan kondisi kronik peradangan unit pilosebasea pada area wajah, dada, punggung dan lengan atas. Acne vulgaris (jerawat) umum dijumpai pada remaja dan dewasa muda.[3,4] Sedangkan, fungal acne adalah kondisi peradangan yang disebabkan infeksi Malassezia sp pada kelenjar sebasea.[5]
Tampilan fungal acne dapat menyerupai AV, sehingga sering salah didiagnosis sebagai acne vulgaris. Fungal acne terjadi akibat pertumbuhan berlebih flora normal Malassezia sp di kulit.[6]
Berdasarkan patofisiologinya ada perbedaan antara acne vulgaris dan fungal acne. Acne vulgaris timbul akibat adanya peningkatan produksi sebum dan oklusi akibat hiperkeratinisasi folikel. Sedangkan fungal acne disebabkan Malassezia sp yang memicu reaksi peradangan dan lisisnya epitel folikel.[1]
Mekanisme ini sama dengan mekanisme Propionibacterium acnes menginduksi respons inflamasi pada acne, yang dapat menjelaskan manifestasi klinis antara keduanya dapat saling menyerupai.
Jamur ini diduga menyebabkan hiperkeratosis pada ostium folikel, yang mengakibatkan ketidakmampuan untuk melepaskan sebum.[5-7]
Beberapa faktor yang dapat berkontribusi pada fungal acne adalah respon imun yang terganggu pada pasien imunokompromais, peningkatan produksi sebum, perubahan flora normal kulit setelah penggunaan antibiotik spektrum luas, dan penyumbatan kulit oleh kosmetik maupun pakaian yang ketat.[7]
Faktor risiko timbulnya fungal acne di antaranya:
- Tinggal di daerah beriklim panas dan lembab, serta mudah berkeringat\Faktor penggunaan antibiotik topikal atau oral (khususnya tetrasiklin)
- Penggunaan kortikosteroid oral, dan imunosupresan
- Kebersihan diri, genetik, usia, dan status imunitas juga dapat menyebabkan perubahan keseimbangan flora normal kulit
- Faktor predisposisi berupa kulit berminyak dan kondisi imunokompromais seperti infeksi HIV, dan diabetes mellitus[6-9–11]
Membedakan Klinis Acne Vulgaris dan Fungal Acne
Untuk membedakan acne vulgaris dengan fungal acne dibutuhkan pemeriksaan anamnesis hingga pemeriksaan Penunjang.
Anamnesis
Pada acne vulgaris sebagian besar kasus biasanya tidak disertai rasa gatal. Acne vulgaris sering dikaitkan dengan kulit berminyak, kasus hiperandrogenisme terkait dengan hirsutisme, acanthosis nigricans, menstruasi tidak teratur, dan penambahan berat badan.[1,3]
Sedangkan ada anamnesis pasien fungal acne memiliki keluhan yang sangat mirip dengan acne vulgaris. Fungal acne perlu dipikiran pada pasien acne vulgaris yang tidak membaik atau justru mengalami perburukan klinis setelah mendapatkan terapi antibiotik yang adekuat. Pasien biasanya mengeluh bintil berwarna merah atau berisi nanah di area dada, punggung atas, lengan atas serta bahu.[6,7,12]
Gatal merupakan gejala yang sebagian besar dialami pasien, dan tidak jarang yang mengalami ekskoriasi. Fungal acne dapat sangat gatal dan bertahan atau memburuk meskipun sudah diberikan antibiotik.[6-9,11]
Pemeriksaan Fisik
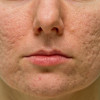
Acne Vulgaris umumnya dijumpai lesi polimorfik dengan komedo terbuka dan tertutup, papul dan pustul inflamasi, serta terkadang nodul dan kista. Acne vulgaris biasanya mengenai wajah bagian tengah. Selain wajah, jerawat juga mengenai punggung, dada, dan lengan atas. AV dapat meninggalkan bekas setelah sembuh, seperti boxcar scar dan ice pick scar.[1,3]
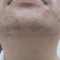
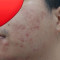
Pada pemeriksaan fisis fungal acne ditemukan papul dan pustul folikel monomorfik, berukuran 1-2 mm. Lokasi tersering fungal acne adalah wajah (lebih sering ditemukan pada dagu, area mandibula, dahi dan sering meluas ke garis rambut), punggung, permukaan ekstensor lengan, dada, dan leher.[1,3,6]
Pemeriksaan Penunjang
Anjuran dalam membedakan acne vulgaris dengan fungal acne adalah menggunakan lampu Wood’s. Pemeriksaan ini dapat digunakan untuk membedakan lesi AV dan fungal acne. Pada fungal acne ditemukan fluoresensi berwarna kuning kehijauan. [6,7,9,13]
Lampu Wood’s juga dapat digunakan untuk mengevaluasi pengobatan fungal acne karena fluoresensi kuning kehijauan akan menghilang setelah pengobatan.[7]
Sedangkan, pemeriksaan KOH 20% dengan tinta biru Parker pada fungal acne menunjukan spora dan hifa. Namun, hal ini false positif karena Malassezia sp merupakan bagian dari flora normal kulit. Penggunaan ekstraktor komedo direkomendasikan dibanding kerokan kulit untuk pemeriksaan KOH karena jamur berada di dalam folikel.[1,6–7]
Selain menggunakan KOH 20%, pewarnaan dapat menggunakan May-Grunwald-Giemsa (MGG) yang lebih sensitif. Pemeriksaan KOH pada AV tidak menemukan adanya elemen jamur.[1,6–7,13]
Pemeriksaan histopatologi fungal acne menunjukan folikel melebar yang tersumbat dengan sel keratin, debris seluler amorf, dan sel-sel inflamasi. Folikel mengandung banyak sel ragi berbentuk bulat dan positif dengan pewarnaan.[6,7,9,11]
Biopsi pada jerawat biasanya akan menunjukkan folikel yang membesar dengan sumbatan keratin. Ketika dinding folikel pecah, bakteri dan tanda-tanda peradangan dapat terlihat. Pemeriksaan biopsi tidak dianjurkan rutin, hanya dikerjakan pada kasus yang tidak khas atau untuk penelitian.[4]
Perbedaan Tata Laksana Acne Vulgaris dengan Fungal Acne
Akibat perbedaan etiologi dari acne vulgaris dan fungal acne menyebabkan perbedaan tata laksana jelas antara kedua kondisi tersebut.
Terapi Farmakologis
Terapi acne vulgaris terdiri dari antibiotik topikal maupun sistemik. Sesuai dengan derajat keparahan acne vulgaris.[4]
Terapi fungal acne yang paling efektif adalah antijamur. Antijamur topikal dapat digunakan sebagai terapi adjuvan sekaligus terapi rumatan dan profilaksis untuk mencegah kekambuhan. Antijamur juga berperan sebagai antiinflamasi.[1,6]
Monoterapi antijamur sistemik dianggap lebih efisien daripada monoterapi antijamur topikal. Terapi topikal dapat dipertimbangkan sebagai profilaksis atau pada pasien dengan kontraindikasi untuk terapi sistemik. Kekambuhan sering terjadi setelah pengobatan selesai, dan terapi rumatan dengan antijamur topikal setiap minggu atau setiap bulan dapat dilanjutkan sebagai pencegahan.[9]
Tabel 1. Perbedaan Terapi Acne Vulgaris dengan Fungal Acne
| Acne Vulgaris | Fungal Acne | |
| Terapi Topikal |
|
|
| Terapi Sistemik |
|
|
Dr. Sri Katon Sulistyaningrum, 2021 [2,4,6-9]
Terapi Nonfarmakologis
Penatalaksanaan jerawat dan fungal acne tidak cukup hanya dengan terapi farmakologis, namun perlu juga identifikasi dan penanganan kondisi yang menjadi pencetus. Hal ini meliputi modifikasi gaya hidup, perbaikan higienitas, menghindari pakaian ketat, dan menggunakan antibiotik dengan bijak.[5,8]
Sabun/pembersih adalah bagian penting dalam perawatan kulit pasien dengan AV maupun fungal acne. Berbagai produk pembersih memiliki mekanisme kerja yang berbeda. Hal yang perlu diperhatikan dalam memilih pembersih yang tepat adalah derajat iritasi dan jumlah sebum. Pasien yang memiliki kulit tebal dan berminyak membutuhkan gel dan shampo, sedangkan pasien yang memiliki kulit kering dan sensitif membutuhkan micellar water, sabun, dan produk bebas lemak.[14]
Agen pengontrol sebum topikal dapat mengurangi minyak dalam kulit pada pasien fungal acne. Agen seperti mikrosfer metakrilat kopolimer dapat menyerap sebum dari permukaan kulit. Produk ini tersedia dalam bentuk emulsi, gel, dan lotion.[14]
Pasien AV dan fungal acne disarankan membersihkan kulit dengan sabun yang lembut 2 kali sehari. Pada pagi hari, dapat dimulai dengan sabun pembersih diikuti dengan aplikasi krim atau gel. Selanjutnya tabir surya dengan SPF tinggi dapat diaplikasikan pada area yang terpapar matahari. Bila diperlukan, makeup ringan non-komedogenik dapat diaplikasikan.[14]
Kesimpulan
Perbedaan fungal acne dari acne vulgaris ditandai lesi yang gatal respon buruk terhadap terapi antibiotik oral dan topikal, dan pemeriksaan fisis yang menunjukan lesi papul dan pustul monomorfik yang tidak disertai komedo, nodus maupun kista.
Riwayat pasien, komorbiditas dan manifestasi klinis dapat membantu menegakkan diagnosis, namun pada sebagian kasus perlu dilakukan konfirmasi mikroskopis. Namun, beberapa kasus fungal acne dapat ditemui bersamaan dengan acne vulgaris.
Pengobatan yang diberikan pada fungal acne maupun AV mencakup terapi topikal dan terapi sistemik untuk mengendalikan peradangan serta pencegahan kekambuhan.