Terapi antifungal oral yang aman untuk pasien lanjut usia (lansia) memiliki beberapa kriteria, di antaranya tidak menyebabkan efek samping pada organ yang terlibat dalam metabolisme obat, seperti ginjal dan hepar. Hal ini karena telah terjadi perubahan degeneratif pada organ tubuh pasien lansia. Untuk menjamin keamanan obat ini, pasien perlu diperiksa riwayat penyakit sebelumnya dan konsumsi obat, disertai pemeriksaan laboratorium yang diperlukan secara berkala.[1,2]
Tersedia berbagai pilihan terapi jamur, baik sebagai monoterapi maupun kombinasi. Kelompok pasien yang spesifik, seperti wanita hamil, anak-anak, dan lansia, memerlukan algoritma pengobatan khusus. Kondisi pasien spesifik ini tidak sama dengan pasien lainnya, sehingga memiliki kerentanan yang lebih tinggi terhadap efek samping obat.[2,4]
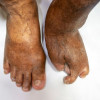
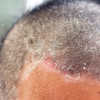
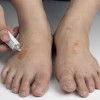
Patogen Penyebab Infeksi Jamur
(Konten ini khusus untuk dokter. Registrasi untuk baca selengkapnya)
Referensi
1. Thomas J, et al. Expert consensus on management of dermatophytosis in elderly patients, patients with comorbidities, and immunocompromised status: an Indian perspective. Int J Res Dermatol.2021;7(1):141-149.
2. Kashyap B, et al. Current scenario of geriatric fungal infections: A prevalence study from East Delhi. Aging Medicine and Healthcare. 2019;10(1):46-50.
3. Yang Z, et al. Tinea capitis by Microsporum canis in an elderly female with extensive dermatophyte infection. Mycopathologia.2021;186:299-305.
4. Shivanna R, Rajesh. Management of dermatophytosis in elderly and with systemic comorbidities. Clin Dermatol Rev. 2017;1(s1):38-41.
5. Salazar E, et al. Tinea capitis: unusual chronic presentation in an elderly woman. J Infect Dis Epidemiol. 2018;4:048.
6. Kaul S, Yadav S, Dogra S. Treatment of dermatophytosis in elderly,children, and pregnant women. Indian Dermatol Online J. 2017;8:310-8.
7. Rajagopalan et al. Expert consensus on the management of dermatophytosis in India (ECTODERM india). BMC Dermatology. 2018;18(6):1-11.