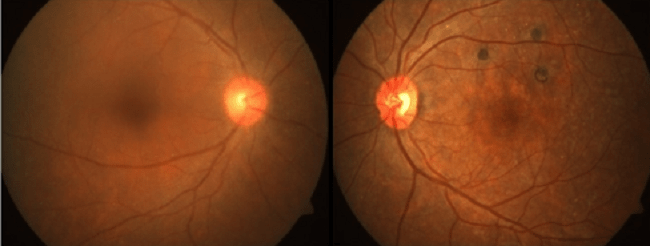
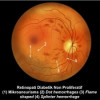
Flashes (fotopsia) dan floaters tidak selalu disebabkan oleh ablatio retina. Dokter umum harus mampu membedakan apa saja kemungkinan penyebab flashes dan floaters, baik penyebab emergensi, maupun nonemergensi. Dokter umum juga perlu bisa menentukan kasus mana yang merupakan kasus emergensi yang perlu dirujuk segera ke spesialis mata, kasus nonemergensi yang tetap perlu dirujuk ke spesialis mata, serta kasus yang tidak perlu dirujuk dan dapat ditangani sendiri oleh dokter umum.
Gejala gangguan penglihatan berupa floaters dan fotopsia umumnya dianggap sebagai tanda awal terjadinya ablatio retina yang merupakan kegawatdaruratan di bidang mata. Namun, kedua gejala ini ternyata tidak spesifik dan dapat disebabkan oleh penyebab okular lain seperti uveitis posterior dan perdarahan vitreus, atau penyebab nonokular seperti migrain.[1,2]
Keluhan fotopsia umumnya digambarkan sebagai penglihatan berupa kilatan cahaya putih yang singkat, berulang, pada area perifer salah satu mata. Keluhan ini sering kali dikaitkan dengan terjadinya traksi retina perifer dari perlekatannya dengan jeli vitreus.
Sedangkan floaters biasanya berupa sensasi melihat area/bintik/bercak/garis warna keabuan atau kehitaman, yang bergerak-gerak mengikuti arah lirikan mata. Sensasi ini timbul akibat pembiasan cahaya pada permukaan kantung cairan vitreus atau bisa juga akibat sel-sel dalam vitreus yang menghasilkan bayangan di retina.
Kedua gejala ini ternyata bukan gejala spesifik dari ablatio retina karena banyak penyebab lainnya yang dapat memberi keluhan serupa. Bahkan, tidak semua keluhan floaters dan fotopsia muncul dari gangguan pada mata. Penyebab tersering selain ablatio retina adalah aura visual pada migrain.
Penyebab okular lain yang juga dapat menyebabkan keluhan floaters dan fotopsia adalah:
Floaters dan fotopsia: posterior vitreous detachment (PVD), uveitis posterior
Floaters dominan: perdarahan vitreous karena retinopati proliferatif (tersering akibat retinopati diabetik)
- Fotopsia dominan: stimulasi okulodigital, rapid eye movement (REM), age-related macular degeneration tipe neovaskular[1]
Sementara itu, penyebab nonokular yang dapat menyebabkan keluhan floaters dan fotopsia adalah:
- Aura migrain (tipe klasik atau tipe migraine acephalgia)
- Gangguan lobus oksipital
- Hipotensi postural[1]
Menentukan Kasus Emergensi Flashes dan Floaters
Posterior vitreous detachment (PVD) merupakan penyebab okular tersering keluhan flashes dan floaters akut, bahkan dilaporkan sebanyak 66% lansia berusia di atas 70 tahun mengalaminya.[2] PVD adalah suatu perubahan dalam bola mata terkait usia di mana terjadi degenerasi vitreus, menyebabkan volume vitreus mengerut, dan membuat daya tarikan menjauhi retina. Walau sering kali asimtomatik, tarikan terhadap retina pada PVD dapat menyebabkan sensasi fotopsia, dan titik-titik degenerasi vitreus yang berwarna opak memberi sensasi floaters.
Secara klinis, penderita PVD memiliki penglihatan normal, tidak ada gangguan lapang pandang, dan tidak ada relative afferent pupillary defect (RAPD) pada pemeriksaan swinging light test.[2]
Hollands et al. dalam studinya mendapati sebanyak 14% dari kasus PVD, terjadi robekan retina akibat tarikan vitreus dari perlekatannya di retina.[1,2] Hampir serupa, Iqbal et al. dalam studinya juga mendapati 8,14% komplikasi berupa robekan retina saja dan 10,46% kasus ablatio retina pada pasien dengan gejala PVD akut.[3] Sayangnya, robekan retina berukuran kecil hanya menimbulkan keluhan serupa dengan PVD sehingga diperlukan pemantauan untuk memastikan ada tidaknya PVD pada pasien.
Ketika telah terjadi robekan retina, risiko berikutnya adalah kejadian ablatio retina. Hollands et al. menemukan sebanyak 33-46% kasus robekan retina yang tidak segera ditangani akan berakhir pada ablatio retina. 1]
Red Flags dan Tanda High Risk yang Mengarah kepada Ablatio Retina
Gejala klasik ablatio retina adalah defek lapang pandang monokular yang progresif, umumnya terlihat seperti sebagian pandangan tertutup tirai tipis. Defek lapang pandang monokular ini merupakan tanda bahaya (red flags) yang memerlukan rujukan segera ke spesialis mata untuk menghindari terjadinya kebutaan. Daftar red flags ablatio retina adalah sebagai berikut:
- Defek lapang pandang monokular seperti sebagian pandangan tertutup tirai tipis
- Adanya penurunan visus yang signifikan
- Pupil Marcus-Gunn pada pemeriksaan pupil
Selain itu, terdapat juga tanda high risk yang mengarahkan kepada diagnosis ablatio retina. Tanda high risk ini adalah hasil visus yang tidak mencapai 6/6 walau sudah dikoreksi dengan menggunakan pinhole, serta temuan perdarahan vitreous atau pigmen vitreous pada pemeriksaan slit lamp.
Jumlah floaters yang banyak atau bertambah banyak hingga >10 titik floaters dan/atau pandangan terhalang awan juga merupakan tanda yang mengarahkan kepada diagnosis ablatio retina.[1]
Anamnesis, Pemeriksaan Fisik, dan Penunjang oleh Dokter Umum untuk Flashes dan Floaters
Meskipun PVD sendiri tidak berbahaya dan tidak membutuhkan tata laksana khusus, pasien dengan gejala PVD akut sebaiknya menjalani pemeriksaan mata, khususnya jika berusia di atas 45 tahun.[3] Terdapat tiga langkah yang dapat dilakukan dokter umum untuk mengevaluasi pasien dengan keluhan floaters dan fotopsia akut.
Langkah 1. Lakukan Anamnesis Secara Menyeluruh
Lakukan anamnesis mengenai keluhan visual yang dialami, gejala penyerta, serta riwayat keluhan serupa sebelumnya, untuk menentukan apakah kemungkinan penyebab mengarah ke penyebab okular atau nonokular.
Langkah 2. Lakukan Pemeriksaan Fisik yang Dapat dilakukan di Fasilitas Kesehatan Tingkat Pertama
Pemeriksaan fisik yang perlu dilakukan pada fasilitas kesehatan tingkat pertama oleh dokter umum berupa:
- Pemeriksaan tajam penglihatan. Pada robekan retina atau ablatio retina, visus dengan koreksi tetap tidak akan mencapai hasil visus 6/6
Uji lapang penglihatan dengan tes konfrontasi. Defek lapang pandang pada salah satu mata membantu mengarahkan ke diagnosis ablatio retina
- Refleks pupil langsung, konsensual, dan swinging light test. Adanya gangguan refleks pupil pada salah satu mata mengindikasikan gangguan jaras penglihatan, termasuk retina
Langkah 3. Pemeriksaan Penunjang yang Tidak Selalu Ada di Fasilitas Kesehatan Tingkat Pertama
Pemeriksaan tambahan yang tidak selalu ada di fasilitas kesehatan tingkat pertama tetapi dapat memberikan informasi penting adalah slit lamp biomikroskopi dan oftalmoskopi direk. Jika terdapat instrumen tersebut, cari adanya pigmen di vitreus, perdarahan vitreus, dan ablatio retina. Gambaran ablatio retina akan mudah terlihat jika sudah lebih dari 50% lapisan retina yang detached.
Meski sulit mengidentifikasi robekan retina, 2 temuan pada pemeriksaan slitlamp yang sangat membantu dalam menentukan adanya kemungkinan robekan retina adalah adanya perdarahan vitreous dan pigmen vitreus / tobacco dust. Sarrafizadeh et al pada studinya mendapati 70% pasien terdiagnosis PVD yang disertai tanda perdarahan vitreus ternyata mengalami robekan retina.[2]
Langkah 4. Singkirkan Kemungkinan Penyebab Nonokular Flashes dan Floaters
Pada umumnya, anamnesis yang baik oleh tenaga medis dapat menyingkirkan diagnosis banding nonokular. Penyebab nonokular terbanyak yang sangat menyerupai PVD adalah aura visual pada kasus migrain, khususnya tipe klasik. Keluhan yang dialami umumnya berupa penglihatan berbagai pola cahaya tak beraturan atau garis-garis cahaya atau warna-warni berbaris melintasi lapang penglihatan, terkadang mengelilingi suatu area sentral yang gelap. Namun, fenomena pada aura visual terjadi bilateral, berbeda dari fotopsia akibat gangguan retina yang bersifat unilateral dan hanya melibatkan warna putih (tidak warna-warni). Selain itu, dalam 5 hingga 30 menit setelahnya aura visual akan menghilang disertai munculnya nyeri kepala.
Gangguan lobus oksipital (iskemia, infark, perdarahan, malformasi arteriovena, gangguan kejang, dan neoplasma) juga dapat memberi keluhan seperti migrain, meskipun jarang. Selain itu, umumnya disertai gejala sistemik lainnya yang mengarah pada gangguan neurologis.
Hipotensi postural juga sering kali dilaporkan memberi keluhan pandangan meremang disertai kilatan cahaya di sebagian atau seluruh lapang penglihatan, terjadi bilateral, dan disertai rasa ingin pingsan atau hilang keseimbangan. Pasien umumnya memiliki riwayat keluhan serupa sebelumnya.
Pada kasus di mana didapati penyebab okular dan nonokular secara bersamaan, tata laksana yang disarankan adalah berdasarkan tingkat kedaruratan. Apakah penyebab okular lebih berisiko mengancam penglihatan, atau penyebab nonokular yang lebih berisiko mengancam nyawa atau menyebabkan disabilitas.
Langkah 5. Tentukan Kemungkinan Penyebab Okular
Ketika telah menyingkirkan kemungkinan penyebab nonokular, perlu juga menyingkirkan penyebab okular lainnya. Salah satu diagnosis banding yang juga memberi keluhan fotopsia adalah uveitis posterior, tetapi inflamasi okular seperti ini biasanya disertai keluhan nyeri mata atau fotosensitivitas yang signifikan. Jika keluhan tersebut tidak ada, maka diagnosis kerja pertama adalah PVD. Keluhan subyektif pasien melihat >10 titik floaters dan/atau pandangan terhalang awan juga mengarahkan pada terjadinya robekan retina. [4]
Terdapat beberapa gangguan vaskular retina seperti retinopati diabetik, retinopati hipertensi, dan age-related macular degeneration tipe neovaskular yang berisiko melepas sel darah ke vitreous dan memberi keluhan floaters, tetapi memang lebih sulit dalam menyingkirkan diagnosis tersebut tanpa bantuan slit lamp dan tetes mata dilator pupil. Yang dapat dilakukan adalah melakukan assessment keadaan sistemik seperti kadar gula darah dan tekanan darah.
Kapan Harus Merujuk ke Spesialis Mata
Setelah dilakukan penilaian di layanan primer, langkah selanjutnya adalah menentukan apakah pasien cukup menjalani observasi atau perlu dirujuk ke dokter spesialis mata. Berikut adalah alur perujukan ke spesialis mata yang direkomendasikan:
Floaters dan/atau fotopsia dengan tanda red flag ablatio retina: rujuk segera di hari yang sama ke spesialis mata subbagian vitreoretina karena risiko tinggi terjadi ablatio retina.
Floaters dan/atau fotopsia akut dengan temuan high risk: rujuk di hari yang sama ke spesialis mata atau ke subbagian vitreoretina untuk menjalani pemeriksaan funduskopi dengan dilatasi pupil.
-
Floaters dan/atau fotopsia akut tanpa temuan high risk: rujuk ke spesialis mata dalam 1-2 minggu untuk menjalani pemeriksaan funduskopi dengan dilatasi pupil. Berikan edukasi mengenai keluhan high risk dan pentingnya berobat segera ke spesialis mata jika keluhan high risk
- Pasien dengan riwayat PVD tanpa komplikasi dengan keluhan floaters bertambah banyak atau penurunan visus: rujuk ke spesialis mata untuk diagnosis kemungkinan adanya robekan atau ablatio retina baru
- Keluhan floaters dan/atau fotopsia relatif stabil selama beberapa minggu hingga bulan yang tidak menimbulkan gangguan, serta tidak ditemui adanya tanda red flags maupun high risk: rujukan elektif ke spesialis mata. Berikan edukasi mengenai keluhan high risk dan pentingnya berobat segera ke spesialis mata jika keluhan high risk[1]
Pemeriksaan Yang dilakukan oleh Spesialis Mata
Oftalmoskop direk saja sering kali tidaklah adekuat untuk mencari ada tidaknya robekan retina atau ablatio retina yang menyertai PVD, karena lokasi robekan atau ablatio umumnya di perifer. Pasien yang dirujuk ke dokter spesialis mata akan menjalani pemeriksaan fundus, dengan sebelumnya diberikan tetes mata dilator pupil, hingga ke perifer retina dan ora serata untuk memastikan ada tidaknya robekan atau bahkan ablatio retina.
Jika ditemukan robekan retina dan / atau ablatio retina, pasien akan disarankan menjalani laser profilaksis hingga operasi retina oleh spesialis mata subbagian vitreoretina atau bedah retina.
Kesimpulan
Saat dokter umum mendapati pasien dengan keluhan floaters dan/atau fotopsia akut tanpa nyeri atau gejala inflamasi pada mata, dan penyebab nonokular telah disingkirkan, maka asumsikan diagnosis utama adalah PVD. Kecuali pada pasien diabetes lama atau belum terkontrol, atau sindroma metabolik lainnya, keluhan ini perlu mendapat kecurigaan adanya perdarahan vitreus akibat retinopati diabetik proliferatif.
Ketika menentukan urgensi pasien dengan floaters dan/atau fotopsia dan dugaan diagnosis PVD, penting bagi dokter umum untuk mencari dan menyingkirkan tanda red flags ablatio retina: defek lapang pandang monokular yang progresif pada tes konfrontasi, atau pupil Marcus Gunn. Pasien dengan kecurigaan ablatio retina perlu dirujuk segera ke spesialis mata atau ahli bedah retina untuk evaluasi dan tatalaksana lanjutan.
Pasien dengan PVD tanpa komplikasi memiliki risiko kecil tetapi signifikan akan mengalami robekan retina hingga ablatio retina, 4 hingga 6 minggu setelah didiagnosis PVD sehingga perlu diedukasi mengenai tanda bahaya terjadinya ablatio retina dan pentingnya memeriksakan diri segera ke dokter spesialis mata jika tanda bahaya tersebut muncul untuk menghindari terjadinya kebutaan.