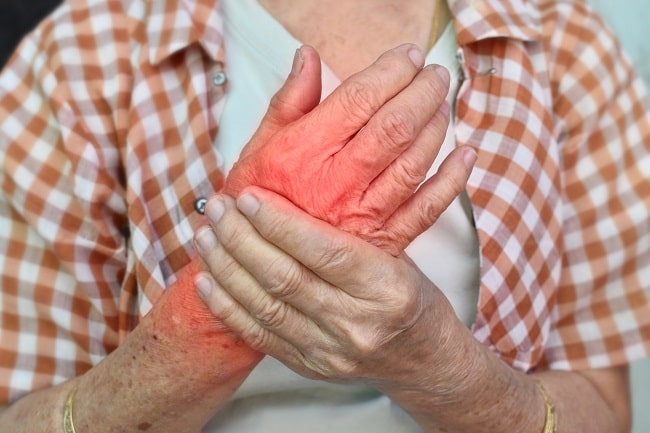
Kesemutan atau parestesia pada tangan sering bersifat sementara dan tidak berbahaya tetapi dokter perlu mengenali red flag yang mungkin menandakan penyebab yang lebih serius. Kesemutan pada tangan mungkin dideskripsikan oleh pasien sebagai sensasi tertusuk pin and needles, rasa tersengat listrik, rasa seperti tertarik, atau baal.[1]
Kesemutan pada tangan dalam jangka pendek umumnya disebabkan oleh tekanan atau stress mekanik sementara pada saraf. Namun, kesemutan kronis mungkin menandakan gangguan fungsi saraf akibat inflamasi atau gangguan sirkulasi.[1]
Sekilas tentang Etiologi Tangan Kesemutan
Etiologi tangan kesemutan yang umum adalah tekanan atau kompresi saraf, yang bisa disebabkan oleh faktor eksternal maupun internal. Tekanan dapat terjadi akibat stress mekanik berulang (terutama pada pergelangan tangan, siku, dan bahu) atau akibat pemakaian alat medis seperti cast atau splint yang terlalu kecil. Tekanan juga dapat bersifat internal akibat lesi seperti lipoma, fibroma, kista ganglion, atau hematoma.[1-3]
Selain itu, kesemutan pada tangan dapat disebabkan oleh kondisi inflamasi lokal seperti arthritis atau kondisi sistemik seperti penyakit autoimun, infeksi, diabetes, obesitas, hipotiroidisme, defisiensi vitamin B12, gangguan elektrolit, dan sindrom paraneoplastik. Kesemutan juga dapat disebabkan oleh obat tertentu seperti benzodiazepine dan obat kemoterapi.[1-4]
Kesemutan pada tangan juga dapat disebabkan oleh penyakit perifer seperti penyakit vaskular perifer kronis, sindrom Raynaud, carpal tunnel syndrome, dan ulnar nerve entrapment.[2-4]
Selain itu, kesemutan pada tangan dapat disebabkan oleh penyakit pada saraf pusat, seperti stroke, cedera saraf spinal, dan multiple sclerosis.[2-4]
Red Flag Tangan Kesemutan
Kesemutan pada tangan yang memiliki red flag atau tanda bahaya berikut memerlukan investigasi lebih lanjut:
- Gejala mendadak setelah trauma, pembedahan, atau infeksi
- Gejala disertai defisit neurologis lain, perubahan perilaku ataupun memori, sakit kepala, atau rasa pusing
- Gejala disertai manifestasi sistemik seperti demam
- Gejala disertai kelemahan otot yang objektif
- Gejala melibatkan area multipel yang tidak saling berhubungan atau area luas
- Gejala bersifat progresif atau persisten
- Pasien berisiko tinggi, seperti lansia, orang dengan diabetes, atau orang dengan komorbiditas serius lain[1]
Sekilas tentang Manajemen pasien dengan Red Flag Kesemutan Tangan
Manajemen pasien dengan red flags kesemutan pada tangan membutuhkan anamnesis dan pemeriksaan yang terarah untuk menentukan etiologi dan tata laksana yang tepat.
Anamnesis
Dokter perlu menanyakan onset kesemutan, distribusi dan luas area kesemutan, pola (pattern) kesemutan, ada tidaknya simetrisitas gejala pada kedua ekstremitas, dan ada tidaknya progresivitas gejala. Tanyakan juga gejala penyerta yang mungkin ada, seperti nyeri atau pembengkakan di area kesemutan, kelemahan otot, sakit kepala, pusing, dan defisit neurologis lain.[1,2,5,6]
Tanyakan riwayat pekerjaan pasien dan ada tidaknya aktivitas fisik yang memberikan stress mekanik berulang pada area tangan. Selain itu, tanyakan riwayat trauma, riwayat penyakit sistemik seperti inflamasi kronis (penyakit autoimun, diabetes, penyakit vaskular, dan arthritis), kehamilan, dan hipotiroidisme. Dokter juga menanyakan riwayat penyakit neurologi dan riwayat penggunaan obat.[1,2,5,6]
Gejala yang disertai dengan defisit neurologis dapat merupakan kerusakan pada sistem saraf pusat, misalnya stroke atau multiple sclerosis. Trauma tajam atau tumpul dapat mengakibatkan fraktur, kerusakan saraf, atau jepitan saraf.[2,5,6]
Pemeriksaan Fisik
Periksa kesadaran pasien untuk menilai ada tidaknya disorientasi atau kebingungan. Apabila memungkinkan, lakukan pemeriksaan neurologi seperti pemeriksaan sensorik, motorik, dan refleks. Kelemahan yang objektif dan defisit neurologis merupakan tanda yang patut diperhatikan karena dapat melibatkan sistem saraf pusat.[1,3,6]
Perhatikan juga faktor anatomi yang dapat menyebabkan kompresi saraf, seperti massa lipoma, fibroma, kista ganglion, atau hematoma. Penting juga untuk menilai seluruh ekstremitas yang terkena dan menilai tulang belakang leher untuk mendeteksi apakah lesi ternyata berada di bagian proksimal tangan.[3,6]
Pemeriksaan Penunjang
Radiografi polos sering digunakan pada kasus trauma atau dugaan fraktur. Radiografi polos juga digunakan untuk mengidentifikasi kasus osteoarthritis, penonjolan tulang atau osteofit, atau pergeseran tulang.[2-6]
Magnetic resonance imaging (MRI) digunakan untuk melihat jaringan lunak dan juga saraf. MRI dapat membantu identifikasi kista ganglion, hipertrofi sinovial atau otot, edema, penyakit pembuluh darah, serta perubahan saraf. Bila ada kecurigaan penyakit saraf pusat, MRI kepala dan CT scan kepala bisa dipertimbangkan.[2-6]
USG dapat digunakan untuk kasus yang dicurigai sebagai carpal tunnel syndrome. USG mampu mengukur luas penampang dan diameter longitudinal saraf. USG juga bisa mengidentifikasi lesi kompresif dan mengevaluasi edema lokal. Selain itu, USG dapat membantu membedakan penyebab nyeri pergelangan tangan seperti tendonitis atau osteoarthritis. Namun, USG sangat tergantung pada keterampilan operator.[2-6]
Pemeriksaan laboratorium bukan merupakan tes spesifik untuk mendukung diagnosis kompresi saraf, tetapi mungkin berguna untuk mengetahui kondisi medis yang berkaitan dengan inflamasi ataupun gangguan sirkulasi, seperti diabetes mellitus, hipotiroidisme, penyakit autoimun, dan defisiensi vitamin B12.[2-6]
Bila tersedia di fasilitas kesehatan, studi elektrodiagnostik seperti elektromiografi dan studi konduksi saraf bisa membantu lokalisasi saraf yang terlibat serta mengetahui sepanjang mana saraf tersebut terpengaruh. Studi ini juga dapat digunakan sebagai penentu prognosis penyakit.[2-6]