Teknik Rontgen Toraks
Teknik dalam pemeriksaan rontgen thorax dimulai dengan persiapan alat seperti X–ray generator serta memposisikan pasien berdasarkan area anatomis yang ingin diidentifikasi.[1,9]
Persiapan Pasien
Umumnya, dalam pemeriksaan rontgen thorax tidak memerlukan persiapan khusus. Beberapa persiapan pasien yang diperlukan pada pemeriksaan rontgen thorax adalah pemberian informed consent pada pasien, pengecekan label dan identitas, serta persiapan lainnya yang dapat memengaruhi hasil gambar rontgen thorax.
Informed Consent
Informed consent dilakukan dengan menjelaskan persiapan, prosedur, serta risiko pemeriksaan rontgen thorax kepada pasien. Informed consent dapat diberikan secara langsung ke pasien apabila pasien dalam keadaan sadar atau kepada keluarga atau pengantar pasien apabila kondisi pasien tidak sadar.[1,2]
Cek Label dan Identitas
Pemeriksaan identitas pasien berupa nama, usia, jenis kelamin serta tempat/tanggal lahir perlu dilakukan untuk memastikan bahwa pemeriksaan dilakukan pada orang yang bersangkutan sesuai indikasi. Selain itu, diperlukan pemeriksaan label tanggal dan waktu pengambilan film serta posisi pengambilan foto rontgen thorax yang diinginkan.[9]
Lainnya
Persiapan lain dalam pemeriksaan rontgen thorax adalah mengenakan gaun selama pemeriksaan, melepas perhiasan, bra (pada wanita), peralatan gigi, kacamata, dan benda logam yang dapat memengaruhi hasil rontgen thorax.
Logam dapat memperburuk kualitas gambar. Selain itu, pada pasien wanita, tanyakan juga apakah pasien sedang hamil karena terdapat kontraindikasi relatif pemeriksaan ini pada kehamilan.[2,9]
Peralatan
Beberapa peralatan yang umumnya digunakan dalam pemeriksaan thorax, antara lain x–ray generator, bucky stand x-ray dengan bucky protector dan faceplate, serta mesin portable x–ray yang dapat dibawa ke tempat tidur pasien di Rumah Sakit dan ruang gawat darurat.[1,10]
X-ray Generator
X-ray generator merupakan komponen utama dalam peralatan pemeriksaan rontgen thorax. Terdapat 3 bagian utama pada x-ray generator, yaitu x-ray tube, sumber daya listrik bertegangan tinggi, dan unit kontrol.
X–Ray Tube:
X–ray tube merupakan tabung x–ray yang diposisikan sekitar 2 meter untuk menciptakan x–ray photons dari energi listrik yang diperoleh dari generator x-ray. Hanya 1% dari energi listrik yang akan dikonversi menjadi x-ray photons dan sisanya 99% dikonversi menjadi panas.
Dengan demikian, untuk menghasilkan keluaran sinar X yang cukup, x–ray tube harus menahan dan membuang beban panas lebih besar. Desain dari x–ray tube menentukan karakteristik dasar sinar X seperti ukuran titik fokus, keseragaman bidang sinar X, dan spektrum energi sinar X.[2,10]
Sumber Daya Listrik:
Sumber daya listrik bertegangan tinggi merupakan komponen penting dari sistem pembangkit sinar X. Filamen menggunakan tegangan yang relatif rendah untuk mengeluarkan arus kecil (mV).
Sedangkan anoda dari tabung x–ray membutuhkan pasokan tegangan tinggi dalam mempertahankan muatan positif tinggi untuk percepatan elektron. Umumnya, rontgen thorax membutuhkan voltase tinggi yang berkisar antara 5 hingga ≥400 kV.[3,10]
Unit Kontrol:
Unit kontrol merupakan komponen penting dalam mengendalikan energi dan intensitas radiasi yang dihasilkan. Terdapat 3 prinsip kontrol untuk sistem sinar X standar, yakni kontrol arus (mA), kontrol tegangan (kV), dan timer. Sistem kontrol ini terdapat pada panel.[2,10]
Bucky Stand X–Ray
Bucky stand x-ray merupakan alat yang terpasang pada dinding berbentuk kotak dilengkapi dengan bucky protector dan faceplate yang berisi film sinar X atau pelat khusus yang dapat merekam gambar secara digital.[1,3]
X–Ray Cassettes
X–ray cassettes umumnya kaku dengan sisi belakangnya terbuat dari bahan timah untuk mengurangi backscatter, serta terdapat karet atau kain untuk kontak dengan screen film system. Sedangkan sisi depannya terbuat dari plastik atau karbon.[2,3]
X–Ray Films
X–ray films menampilkan gambar radiografi yang terdiri dari emulsi (tunggal atau ganda) dari silver halide, paling umum silver bromide (AgBr), yang ketika terpapar cahaya akan menghasilkan ion perak (Ag+) dan elektron. X–ray fisik sudah mulai tergantikan di banyak rumah sakit dengan sistem digital.[2,3]
Meja Baring
Meja baring dilengkapi dengan matras dibutuhkan untuk pemeriksaan rontgen thorax dengan posisi terlentang. X–ray cassettes dan film ditempatkan dibagian bawah pasien.[1,2]
Portable X–Ray Machine
Mesin portable x–ray merupakan mesin x–ray yang dapat dibawa ke tempat tidur pasien atau ruang gawat darurat. X–ray tube terhubung ke flexible arm yang diperpanjang di atas pasien sementara x–ray film atau plat perekam gambar ditempatkan di bawah pasien.[10,11]
Posisi Pasien
Posisi pasien dalam pemeriksaan rontgen thorax sangat bervariasi sesuai tujuan serta struktur/bagian yang ingin terlihat lebih jelas. Semua film harus diberikan label posisi. Posisi pemeriksaan rontgen thorax, meliputi postero–anterior (PA), antero–posterior (AP), lateral, AP apikal (lordotik), dekubitus lateral, iga antero–posterior (AP), iga postero–anterior (PA), dan iga oblique.[1,2]
Proyeksi PA (Postero–Anterior)
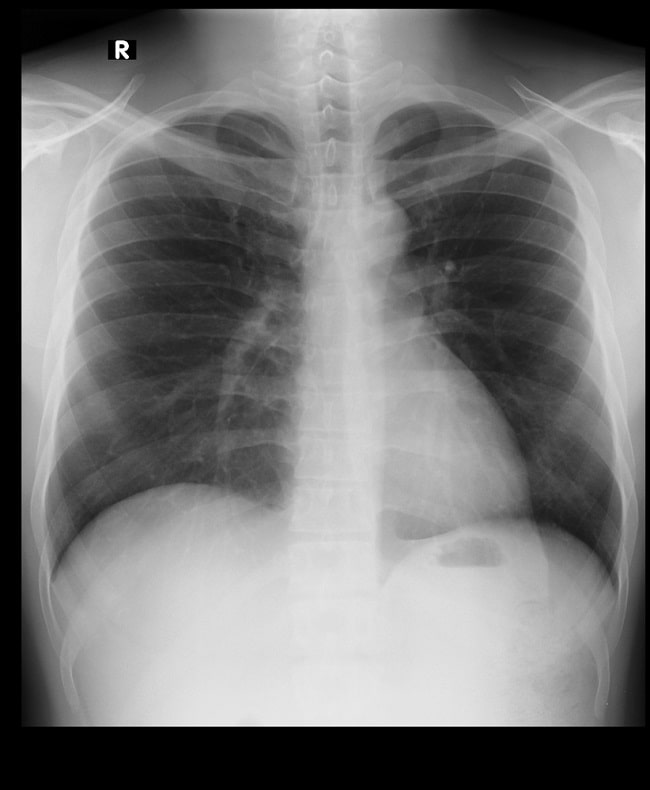
Proyeksi PA pada rontgen thorax digunakan dalam evaluasi paru–paru, rongga dada, mediastinum, dan aorta untuk membantu diagnosis kondisi akut dan kronis.[1,12]
Gambar 1. Hasil Rontgen Thorax Posisi PA. Sumber: Shutterstock, 2023.
Pada pengambilan gambar PA, posisi pasien sebagai berikut:
- Pasien berdiri tegak menghadap reseptor gambar dengan regio anterior ditempelkan pada film
- Aspek superior dari reseptor sekitar 5 cm di atas sendi bahu, dagu dinaikkan, bahu diputar ke anterior untuk memungkinkan skapula bergerak secara lateral dari bidang paru–paru
- Tangan ditempatkan pada aspek posterior pinggul
- Siku sebagian ditekuk
- Bahu ditekankan ke depan untuk memindahkan klavikula di bawah apeks paru[1,12]
Pada gambaran PA diharapkan bagian atas paru–paru terlihat jelas. Oleh karena itu, pasien harus melakukan inspirasi penuh sehingga tampak iga 10 posterior di atas diafragma dan iga 6 anterior, kedua costophrenic angles, bagian bawah diafragma, serta paru–paru dan tulang belakang yang terlihat di belakang jantung.[1,12]
Proyeksi Lateral
Proyeksi lateral bertujuan untuk mengevaluasi paru–paru, tulang pada rongga thorax, mediastinum, aorta, serta menilai ruang retrosternal dan retrocardiac yang tidak dapat diperoleh dari proyeksi lainnya.[1,12]
Posisi pasien pada pengambilan gambar lateral adalah berdiri tegak atau sedikit condong ke depan (sedikit bungkuk) dengan sisi kiri atau kanan thorax berdekatan dengan reseptor gambar, kedua lengan terangkat di atas kepala, dagu dinaikkan, serta inspirasi dalam dan menahan napas saat foto diambil.
Gambar 2. Hasil Rontgen Thorax Posisi Lateral. Sumber: Shutterstock, 2023.
Pada gambaran lateral diharapkan bagian apeks paru harus terlihat, tulang sternum terletak pada garis tengah dan harus terlihat secara keseluruhan dalam pandangan lateral, serta bagian bawah diafragma terlihat.[1,12]
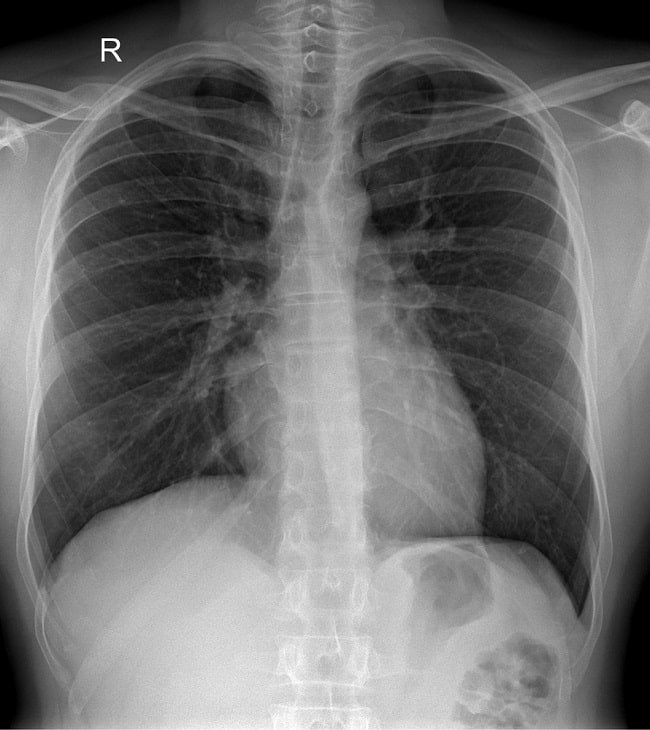
Proyeksi Antero–Posterior (AP)
Gambaran AP untuk evaluasi paru–paru, rongga dada, mediastinum, dan aorta. Bayangan mediastinum akan lebih lebar, karena peningkatan jarak jantung dari reseptor gambar dan beam divergence.[12–14]
Posisi pasien pada proyeksi AP umumnya dapat terlentang atau duduk dengan sudut 45–90o dari bidang datar, dagu dinaikkan, kedua tangan diletakkan pada kedua sisi pasien, serta bahu posisi tertekan untuk memindahkan klavikula di bawah apeks paru. Prosedur ini dilakukan pada pasien yang tidak dapat mobilisasi.[12,13]
Gambar 3. Hasil Rontgen Thorax Posisi AP. Sumber: Shutterstock, 2023.
Pada proyeksi AP, harus terlihat bagian atas paru–paru, pajanan dilakukan pada saat inspirasi penuh, kedua costophrenic angles dan bagian bawah diafragma terlihat jelas, serta paru–paru dan tulang belakang harus terlihat di belakang jantung.[12,13]
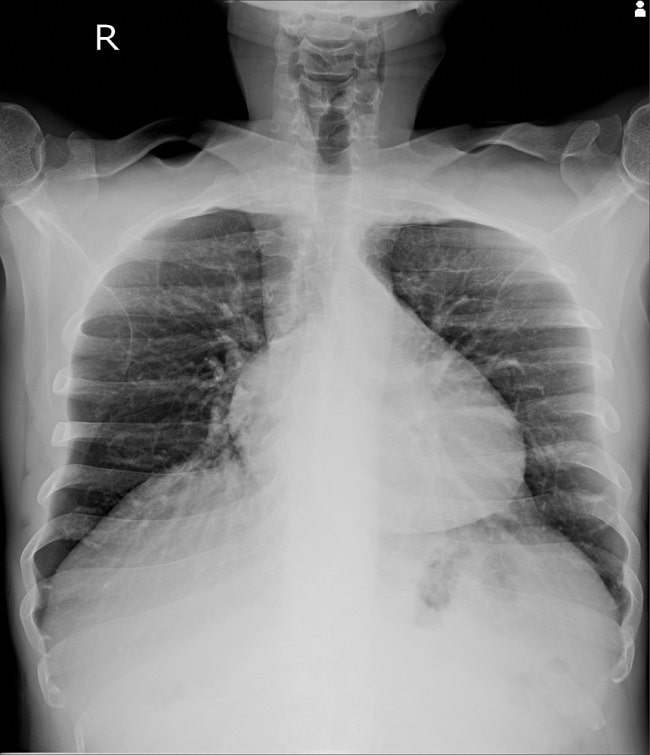
Proyeksi AP Apikal (Lordotik)
Proyeksi AP Apikal (lordotik) digunakan untuk evaluasi area apeks paru yang terkadang tampak tertutup oleh jaringan lunak di atasnya, tulang rusuk atas, atau klavikula pada gambaran PA/AP. Umumnya, pemeriksaan rontgen thorax lordotik dilakukan pada sebagian besar kasus tuberkulosis paru misalnya untuk identifikasi lesi kavitas.[12,15]
Gambar 4. Hasil Rontgen Thorax Posisi AP Apikal (Lordotik). Sumber: Shutterstock, 2023.
Posisi pasien saat pengambilan gambar lordotik adalah berdiri dengan kaki sekitar 30 cm dari reseptor gambar dengan punggung melengkung ke atas, bahu dan kepala berlawanan dengan reseptor gambar, bahu dan siku ke arah depan. Sudut yang terbentuk antara mid coronal body plane dan reseptor gambar sekitar 45o. Pada gambaran lordotik, bagian apeks paru harus terlihat dengan jelas.[12,13]
Proyeksi Dekubitus Lateral
Gambaran ini merupakan proyeksi khusus yang digunakan untuk mengevaluasi efusi pleura minimal, pneumothorax, serta benda asing pada saluran napas. Posisi pasien saat pemeriksaan adalah berbaring pada sisi kanan (PA) atau kiri (AP), fleksi lutut dan pinggul, kedua lengan direntangkan di atas kepala, serta hembuskan napas keluar dan menahan napas.[12,13]
Gambar 5. Hasil Rontgen Thorax Posisi Lateral Dekubitus Kanan. Sumber: Shutterstock, 2023.
Proyeksi Iga Antero–Posterior (AP)
Gambaran ini merupakan proyeksi spesifik yang digunakan dalam penilaian tulang rusuk posterior untuk mengevaluasi struktur tulang. Posisi pasien untuk proyeksi ini adalah tegak menghadap x–ray tube dengan bagian posterior bertumpu pada detektor, dagu dinaikkan, serta kedua tangan diletakkan pada sisi tubuh.[1,16]
Proyeksi Iga Postero–Anterior (PA)
Gambaran ini merupakan proyeksi spesifik pada tulang rusuk anterior. Posisi untuk pengambilan gambar adalah tegak menghadap reseptor gambar, dagu dinaikkan, bahu diputar secara anterior, tangan ditempatkan pada aspek posterior pinggul, siku sebagian ditekuk, serta bahu diposisikan tertekan agar posisi klavikula berada di bawah apeks paru.[1,16]
Proyeksi Iga Oblik
Gambaran ini menunjukkan bagian axillary ribs. Posisi pasien saat pengambilan gambar adalah berdiri, duduk tegak atau terlentang dengan sisi kanan atau posterior kiri berdekatan dengan reseptor gambar membentuk sudut 45o, lengan pasien diangkat dan ditempatkan di kepala serta tangan lainnya di pinggul.[1,12]
Prosedural
Pemeriksaan rontgen thorax dengan sinar X merupakan bentuk radiasi seperti cahaya atau gelombang radio. Sinar X akan melewati sebagian besar objek saat diarahkan pada bagian tubuh tertentu. Mesin x–ray akan menghasilkan radiasi yang melewati tubuh lalu merekam gambar pada film atau detektor.[1,3]
Penyerapan sinar X berbeda–beda pada setiap bagian tubuh. Tulang menyerap lebih banyak radiasi daripada jaringan lunak seperti otot, lemak, dan organ. Hal tersebut menyebabkan gambaran tulang tampak putih pada hasil x–ray serta jaringan lunak dengan warna abu–abu dan udara tampak hitam.[1,2]
Kualitas rontgen thorax yang baik memerlukan syarat sebagai berikut:
- Inspirasi cukup untuk deteksi kelainan intrapulmoner
- Rotasi minimal dengan membentuk garis vertikal yang dapat dinilai dengan melihat ujung medial klavikula pada bagian depan dada harus sama jauhnya dengan thoracic spinous processes pada belakang dada
- Eksposur yang cukup[1–3]
Kurangnya eksposur akan menyebabkan hasil rontgen terlihat opak serta struktur di belakang jantung tampak kabur. Sedangkan eksposur yang berlebihan akan menyebabkan hasil rontgen terlihat lusen serta gambaran paru yang buruk.[1–3]
Follow Up
Follow up pemeriksaan rontgen thorax dilakukan jika ditemukan kelainan pada interpretasi rontgen thorax, sehingga diperlukan pemeriksaan ulang pada interval waktu tertentu untuk konfirmasi diagnosis. Follow up juga dilakukan untuk membantu memonitor perjalanan penyakit dan keberhasilan terapi.[17]
Sebagian besar penyakit paru–paru membutuhkan follow–up pemeriksaan rontgen thorax, contohnya pada beberapa kasus maligna dan nonmaligna dapat memiliki gambaran serupa pneumonia.
Maka dari itu, follow up direkomendasikan untuk konfirmasi dan eksklusi diagnosis banding lainnya. Beberapa kasus paru, seperti abses paru, efusi pleura, edema paru, pneumothorax, dan tuberkulosis juga memerlukan follow up untuk mengevaluasi keberhasilan pemberian terapi.[17]
Selain penyakit paru–paru, follow up rontgen thorax juga dilakukan pada kasus ortopedi, seperti fraktur yang sulit dinilai segera setelah trauma, sehingga diperlukan pemeriksaan sekitar 1–2 minggu setelahnya untuk konfirmasi diagnosis. Contohnya adalah fraktur pada ujung distal os klavikula.[18]
Direvisi oleh: dr. Felicia Sutarli