Diagnosis Lepra
Diagnosis lepra, atau juga dikenal dengan kusta atau Morbus Hansen, harus dicurigai pada pasien yang datang dengan keluhan lesi kulit disertai gangguan sensorik, apalagi jika berasal dari daerah endemik seperti Indonesia. Tanda utama (cardinal sign) dari lepra adalah lesi kulit (hipopigmentasi atau eritema) yang mati rasa, penebalan saraf tepi yang disertai gangguan neurologis seperti mati rasa, kelemahan otot dan kulit kering, serta ditemukannya bakteri tahan asam (BTA) pada apusan kulit. [10]
Anamnesis
Anamnesis yang dapat dilakukan untuk menegakkan diagnosis lepra di antaranya:
- Keluhan lesi pada kulit seperti bercak merah atau putih yang tidak gatal dan mati rasa
- Kulit mengkilap dan bersisik
- Ada bagian kulit yang tidak berambut dan tidak berkeringat
- Adanya rasa kesemutan, nyeri, atau rasa ditusuk-tusuk pada anggota gerak
- Kelemahan anggota gerak dan kelumpuhan
- Adanya cacat atau deformitas
- Luka yang sulit sembuh
- Lahir dan tinggal di tempat endemis lepra
- Lesi kulit tidak sembuh dengan pengobatan biasa.[10]
Pemeriksaan Fisik
Pemeriksaan fisik dilakukan di tempat dengan penerangan yang baik. Temuan pada pemeriksaan fisik dapat meliputi hipestesia, lesi kulit, dan neuropati perifer. Pemeriksaan fisik yang dilakukan diantaranya:
Inspeksi
Inspeksi dilakukan dari kepala sampai kaki. Perhatikan setiap makula, nodul, jaringan parut dan penebalan kulit. Perhatikan apakah ada deformitas pada wajah, tangan dan kaki.
Palpasi
Palpasi dilakukan untuk memeriksa apakah ada penebalan saraf tepi atau tidak. Tempat-tempat dimana sering terjadi penebalan saraf adalah pada nervus ulnaris di siku, nervus medianus dan radialis superfisial di pergelangan tangan, nervus peroneus komunis di fossa poplitea, dan nervus aurikularis di leher.
Pemeriksaan Fungsi Sensorik
Gunakan sepotong kapas yang sudah dipilin pada ujungnya. Berikan penjelasan pada pasien bila merasakan sentuhan maka pasien harus menunjuk bagian mana yang terasa. Pasien ditutup matanya saat melakukan pemeriksaan. Lesi di kulit diperiksa secara bergantian dengan kulit yang normal untuk mengetahui apakah ada anestesi atau hipestesia. [2,10]
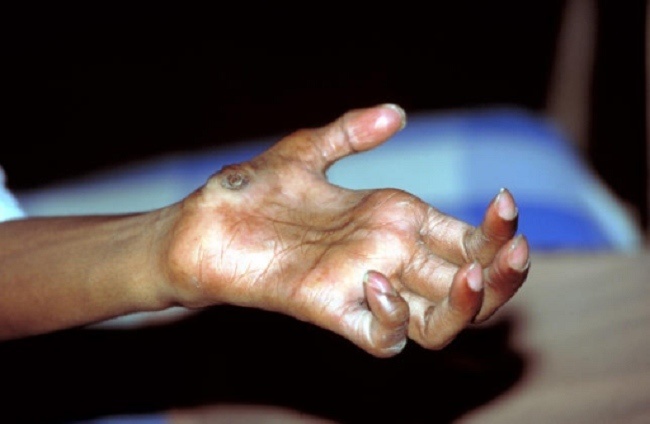 Gambaran Klinis Lepra. Sumber : Rinaldi A, Openi, 2005
Gambaran Klinis Lepra. Sumber : Rinaldi A, Openi, 2005Diagnosis Banding
Diagnosis banding lepra bergantung pada gambaran lesi yang muncul. Beberapa kelainan kulit yang dapat didiagnosis banding dengan lepra adalah:
- Psoriasis : pada psoriasis didapatkan bercak merah berbatas tegas dengan sisik berlapis-lapis
- Tinea circinata : didapatkan bercak meninggi seperti meradang, mengandung vesikel atau krusta
- Dermatitis seboroik : didapatkan lesi pada daerah sebore dengan sisik kuning berminyak, disertai rasa gatal yang kronis dan residif, tanpa adanya gangguan sensorik
- Vitiligo : pigmen kulit hilang total dengan bercak kulit yang berwarna putih, tanpa disertai gangguan sensorik
- Pitiriasis versikolor : lesi biasanya di punggung, plak hipopigmentasi berbatas tegas dengan skuama halus, disertai rasa gatal
- Pityriasis alba : makula berbentuk bulat atau oval dengan sisik, biasanya pada anak-anak, tidak disertai gangguan sensorik
- Neurofibromatosis : bercak coklat muda berbatas tegas, biasanya muncul sejak lahir, tersebar luas, tanpa keluhan baal, dan pemeriksaan basil tahan asam negatif
- Sarkoma kaposi : nodul lunak berwarna biru keunguan, terlokalisir, terutama pada kaki, dan pemeriksaan basil tahan asam negatif [10]
Pemeriksaan Penunjang
Pemeriksaan penunjang yang dilakukan adalah pemeriksaan bakteriologis untuk mengetahui apakah ada basil tahan asam (BTA) pada kerokan kulit atau tidak. Pemeriksaan bakteriologis dapat dilakukan di fasilitas kesehatan tingkat pertama seperti Puskesmas.
Pengambilan sampel kerokan kulit untuk pemeriksaan bakteriologis bisa dilakukan pada cuping telinga atau lesi kulit yang paling aktif (lesi kulit yang meninggi dan berwarna kemerahan). Sampel kerokan kulit dapat diambil dari 2 sampai 3 tempat yang berbeda. Pemeriksaan ini dapat membantu menentukan klasifikasi pada pasien lepra baru, membantu menilai hasil pengobatan, serta sebagai evaluasi pada pasien relapse. [10]
Pengambilan Sampel
Cara pengambilan sampel untuk kerokan kulit pada lepra adalah:
- Cuci tangan dan pasang handscoon
- Bersihkan bagian kulit yang akan dikerok dengan menggunakan alkohol
- Jepitlah kulit dengan erat menggunakan jempol dan telunjuk
- Buat insisi dengan panjang 5 mm dan dalam 2 mm. Kulit tetap dijepit supaya tidak berdarah. Putar pisau skalpel 90 derajat, lalu kerok irisan tersebut sekali atau dua kali untuk mengumpulkan cairan dan bubur jaringan.
- Lepas jepitan pada kulit dan bersihkan dengan kapas alkohol
- Buatlah apusan kerokan kulit di kaca objek berbentuk lingkaran dengan diameter 8 mm
- Ulangi di tempat kulit yang lain
- Tutup luka pasien
- Biarkan kaca objek kering beberapa saat di suhu ruangan
- Fiksasi dengan melewatkan kaca objek diatas api sebanyak 3 kali
- Tulis identitas pasien dan kirim sampel ke laboratorium
Sampel akan dilakukan pewarnaan dengan teknik Ziehl-Nielsen. BTA akan terlihat seperti bentukan batang panjang dengan kedua ujungnya membulat serta berwarna merah. Hasil pembacaan bakteriologis akan ditulis dalam bentuk indeks bakteri. [10]
Tabel 1. Indeks Bakteri pada Pemeriksaan Bakteri Tahan Asam Lepra
| Indeks Bakteri | |
| 0 | 0 BTA dalam 100 lapangan pandang, hitung 100 lapangan pandang |
| +1 | 1 -10 BTA dalam 100 lapangan pandang, hitung 100 lapangan pandang |
| +2 | 1-10 BTA dalam 10 lapangan pandang, hitung 100 lapangan pandang |
| +3 | 1-10 dalam rata-rata 1 lapangan pandang, hitung 25 lapangan pandang |
| +4 | 10 – 100 BTA dalam rata-rata 1 lapangan pandang, hitung 25 lapangan pandang |
| +5 | 100 -1.000 BTA dalam rata-rata 1 lapangan pandang, hitung 25 lapangan pandang |
| +6 | >1.000 BTA atau lebih dari 5 clumps ditemukan dalam rata-rata 1 lapangan pandang, hitung 25 lapangan pandang |
Klasifikasi
Klasifikasi penyakit lepra dapat dibagi berdasarkan kriteria WHO dan berdasarkan kriteria Ridley-Jopling. Berdasarkan kriteria Ridley-Jopling, penyakit lepra dibagi menjadi 5 tipe sedangkan berdasarkan kriteria WHO, penyakit lepra dibagi menjadi 2 tipe.
Klasifikasi Ridley-Jopling
Klasifikasi berdasarkan Ridley-Jopling diantaranya:
- TT (Tuberkuloid): pasien memiliki sistem imun seluler yang baik, dengan pasien mengalami lesi kulit tunggal atau jumlah lesi asimetris yang kecil.
- BT (Borderline Tuberkuloid): seperti TT, tetapi lesi lebih banyak dengan ukuran lebih kecil.
- BB (Borderline- Borderline): lesi antara TT dan LL dengan distribusi asimetris serta gangguan saraf sedang.
- BL (Borderline Lepromatous): mirip dengan LL, tetapi dengan jumlah lebih banyak, tidak simetris dan kehilangan sensasi di beberapa bagian kulit.
- LL (Lepromatous): bakteri bermultiplikasi dan menyebar melalui pembuluh darah karena tidak adanya respon imun seluler terhadap bakteri. Lesi kulit multipel dan simetris, hipopigmentasi dan batas yang kurang tegas. Pada tahap lanjut pasien mengalami facies leonine, madarosis, dan edema pada kaki. [3]
Klasifikasi WHO
Klasifikasi TT dan BT dimasukkan ke dalam tipe Pausibasiler (PB) sedangkan klasifikasi BB, BL, dan LL dimasukkan ke dalam tipe Multibasiler (MB) pada klasifikasi WHO.
Tabel 2. Tanda Utama untuk Klasifikasi Lepra Menurut WHO
| Tanda Utama | Pausibasiler (PB) | Multibasiler (MB) |
| Bercak Lepra | Jumlah 1 - 5 | Jumlah > 5 |
| Penebalan saraf tepi disertai gangguan neurologis | Hanya 1 saraf | Lebih dari 1 saraf |
| Kerokan jaringan kulit (skin smear) | BTA negatif | BTA positif |
Bila salah satu dari tanda utama MB ditemukan maka pasien diklasifikasikan dalam kategori MB. [10]
Tabel 3. Tanda Lain untuk Klasifikasi Lepra Menurut WHO
| Tanda Lain | Pausibasiler (PB) | Multibasiler (MB) |
| Distribusi | Unilateral atau bilateral asimetris | Bilateral simetris |
| Permukaan Bercak | Kering, kasar | Halus, mengkilap |
| Batas Bercak | Tegas | Kurang tegas |
| Mati Rasa pada Bercak | Jelas | Biasanya kurang tegas |
| Deformitas | Proses terjadi lebih cepat | Terjadi pada tahap lanjut |
| Ciri Khas | - | Madarosis, hidung pelana, facies leonine, ginekomastia pada laki-laki |
Reaksi Lepra
Reaksi lepra adalah reaksi hipersensitivitas imun seluler atau humoral yang bermanifestasi sebagai episode akut pada perjalanan yang kronis. Reaksi lepra dibedakan menjadi reaksi tipe 1 dan tipe 2. Masing-masing tipe diklasifikasikan menjadi reaksi ringan atau berat. [10]
Tabel 4. Perbedaan Reaksi Tipe 1 dan 2
| Gejala dan Tanda | Reaksi Tipe 1 | Reaksi Tipe 2 |
| Tipe Kusta | Bisa terjadi pada tipe PB dan MB | Hanya pada kusta tipe MB |
| Waktu timbul | Segera setelah pengobatan | Setelah mendapat pengobatan yang cukup lama (berkisar 6 bulan) |
| Keadaan umum | Umumnya baik, demam ringan, atau tanpa demam | Tampak sakit ringan sampai berat, tampak lemah, demam tinggi |
| Peradangan kulit | Bercak kulit lama menjadi lebih merah, bengkak, berkilat, hangat. Dapat timbul lesi baru | Timbul nodus kemerahan, lunak, dan nyeri tekan. Biasanya pada lengan dan tungkai. Nodus bisa pecah |
| Edema ekstremitas | + | - |
| Peradangan pada mata | Anestesi kornea dan lagoftalmus karena keterlibatan N. V dan VII | Iritis, iridosiklitis, glaukoma, dan katarak |
| Peradangan pada organ lain | Hampir tidak ada | Terjadi pada testis, sendi, ginjal, atau kelenjar getah bening |
Tabel 5. Perbedaan Berat-Ringan Reaksi Lepra
| Organ | Reaksi Tipe I | Reaksi Tipe II | ||
| Ringan | Berat | Ringan | Berat | |
| Kulit | - Bercak putih menjadi merah, yang merah lebih merah lagi. | - Bercak putih menjadi merah, yang merah lebih merah lagi. | - Nodus merah, panas, dan nyeri | - Nodus merah, tebal, panas, dan nyeri |
| Saraf tepi | - Membesar, tidak nyeri | - Membesar, nyeri | - Membesar, tidak nyeri | - Membesar, nyeri |
| Gejala konstitusi | Demam (-) | Demam (+/-) | Demam (+/-) | Demam (+) |
| Gangguan organ lain | Tidak ada | Tidak ada | Tidak ada | Iridosiklitis, nefritis, limfadenitis, atau radang organ lain |















