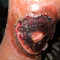
Penatalaksanaan Ulkus Diabetikum
Penatalaksanaan ulkus diabetikum mencakup beberapa aspek yaitu kendali metabolik, kendali vaskular, kendali luka, kendali tekanan, kendali infeksi, dan edukasi mengenai perawatan kaki mandiri.[7,20]
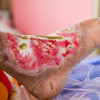
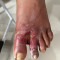
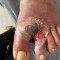
Klasifikasi Luka Ulkus Diabetikum
Langkah awal penatalaksanaan ulkus diabetikum adalah mengklasifikasikan luka tersebut. Klasifikasi yang umum digunakan adalah klasifikasi Wagner, yang dapat membantu menentukan intensitas dan durasi terapi.
Referensi
(Konten ini khusus untuk dokter. Registrasi untuk baca selengkapnya)