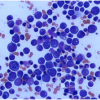
Analisis Mikroskopis Apus Darah Tepi
Analisis apus darah tepi dilakukan di bawah mikroskop untuk menilai morfologi sel darah, baik eritrosit, leukosit, dan trombosit. Selain itu, juga untuk mengidentifikasi adanya parasit.[1-3,12-16]
Analisis Eritrosit
Eritrosit normal memiliki bentuk sel yang bikonkaf seperti disc dengan diameter 7−8 µm. Jika terdapat perbedaan morfologi dari eritrosit normal maka kemungkinan mengarah pada suatu penyakit.[1,3,4,16]
Tabel 1. Hubungan Bentuk Eritrosit dan Diagnosis Banding.[1,3,4,16]
| Bentuk Eritrosit | Diagnosis Banding |
Irreversibly sickled red cells (bulan sabit) | Sickle cell syndromes: thalasemia, sickle cell anemia |
Burr cells (sel duri) | Malnutrisi dan uraemia akibat gangguan ginjal |
Tear drop cell (tetesan air) | Myelofibrosis, hereditary elliptocytosis, defisiensi zat besi berat, anemia megaloblastik |
Bite cells (bentuk gigitan) | Defisiensi G6PD, stress oksidatif, unstable haemoglobin, congenital heinz body anemia |
Pencil cells (pensil) | Defisiensi zat besi |
Basket cells (keranjang) | Defisiensi G6PD, unstable haemoglobins hereditary spherocytosis, autoimmune hemolytic anemia, dan luka bakar berat |
Fragmented red cells (schistocytes, helmer cells, keratocytes) | Thrombotic microangiopathic haemolytic anemia, seperti pada kondisi disseminated intravascular coagulopathy (DIC), thrombotic thrombocytopenic purpura (TTP), haemolytic uraemic syndrome |
Sumber : dr. Ghifarahuda, 2020.
Analisis Leukosit
Leukosit normal memiliki bentuk yang berbeda dengan eritrosit. Leukosit dibagi menjadi 2 kelas utama, yakni granulosit dan agranulosit. Granulosit termasuk neutrofil, eosinofil, dan basofil. Sedangkan agranulosit terdiri dari limfosit dan monosit.
Tabel 2. Perbedaan Leukosit Granulosit dan Agranulosit.[20,21,26]
| Granulosit | Agranulosit |
|
|
Sumber : dr. Ghifarahuda, 2020.
Gambar 4. Tipe-Tipe Leukosit
Leukosit abnormal merupakan indikator adanya kelainan imunitas tubuh. Penilaian cepat jumlah leukosit normal adalah terlihat 2‒5 sel per lapang pandang, yaitu setara dengan sekitar 200 atau 2000 leukosit dalam darah perifer jika mikroskop menggunakan perbesaran lensa objektif x10 atau x100 masing-masing. Biasanya penilaian dilakukan pada sepuluh lapang pandang, jika rata-rata terlihat >5 leukosit maka dicurigai terjadi leukositosis. Sedangkan diduga leukopenia jika terlihat <2 leukosit per lapang pandang.[1-5]
Pada darah tepi, perbandingan sel polimorfonuklear (PMN) terhadap sel mononuklear bervariasi sesuai usia. Umumnya neutrofil mendominasi 40‒75% dari seluruh leukosit, limfosit 20‒45%, eosinofil 1‒6%, monosit 2‒10%, sedangkan basofil <1%. Pergeseran jumlah kelas leukosit dapat membantu memahami patofisiologi penyakit, baik peningkatan atau penurunan salah satu kelas secara absolut maupun relatif. Sebagai contoh, limfositosis relatif berarti jumlah leukosit normal tetapi jumlah limfosit mendominasi. Pemeriksaan hematologi rutin dan hitung jenis leukosit memegang peranan penting dalam mendeteksi berbagai penyakit.[1,17-21]
Hitung Leukosit
Metode pemeriksaan hitung leukosit ada dua, yakni secara otomatis menggunakan mesin hematology analyzer dan secara manual dengan menggunakan bilik hitung. Cara manual memiliki prosedur sebagai berikut:
- Encerkan sampel darah dengan larutan TURK yang mengandung asam lemah (asam asetat glasial), sehingga sel eritrosit mengalami hemolisis agar leukosit mudah dihitung
- Lakukan pengenceran dengan menggunakan pipet atau tabung leukosit, biasanya dilakukan pengenceran 10x atau 20x
- Masukkan larutan sampel ke dalam bilik hitung
- Hitung leukosit dalam bilik hitung di bawah mikroskop dengan perbesaran lemah, penghitungan dilakukan dalam 4 kotak besar
- Jumlah leukosit per milimeter kolom darah dihitung dengan rumus (N/0,4) x 20, atau N x 50. Dimana N adalah jumlah sel leukosit yang ditemukan, 0,4 menunjukkan volume bilik hitung, dan 20 adalah pengenceran
Koreksi Hitung Leukosit
Koreksi jumlah leukosit dihitung jika pemeriksaan apus darah tepi mengandung banyak eritroblast, misalnya pada kondisi anemia hemolitik. Sel muda yang berinti tersebut dapat terhitung seperti leukosit, karena inti tidak bisa dilisiskan oleh larutan pengencer TURK. Koreksi jumlah leukosit dilakukan jika dijumpai eritroblast >10%.
Koreksi jumlah leukosit = (100 X AL) : (100 + N)
Di mana AL adalah hasil hitung leukosit dan N adalah jumlah eritrosit berinti.[1-5,12,18]
Neutrofilia umumnya merupakan respons terhadap infeksi bakteri, terutama infeksi piogenik. Hubungan lain dari neutrofilia termasuk segala bentuk peradangan akut (seperti infark miokard), luka bakar, penggunaan kortikosteroid (menghambat marginasi neutrofil), keganasan, leukemia myelogenous kronis.
Analisis Trombosit
Trombosit adalah fragmen atau kepingan-kepingan tidak berinti dari sitoplasma megakariosit yang berukuran 1–4 mikron. Pada pemeriksaan mikroskopis apus darah tepi, normal terlihat sekitar 7‒15 trombosit per lapang pandang dengan perbesaran lensa objektif x100. Setara dengan 15.000‒20.000 trombosit yang beredar di perifer. Trombosit memiliki peran dalam sistem hemostasis.[1-3]
Hitung jumlah trombosit dapat dilakukan secara langsung maupun tidak langsung. Metode langsung dengan menggunakan kamar hitung yaitu dengan mikroskop fase kontras dan mikroskop cahaya (Rees-Ecker) maupun secara otomatis. Sedangkan secara tidak langsung dapat secara manual, atau otomatis dari mesin yang mengukur jumlah trombosit bersamaan dengan jumlah leukosit dan eritrosit. [1-3,16,22-24]
Penurunan jumlah trombosit disebut trombositopenia, terjadi pada kasus immune thrombocytopenic purpura (ITP) , kanker (tulang, saluran cerna, otak), kelainan darah (limfositik, mielositik, monositik, anemia aplastik), SLE, dan penyakit ginjal. Trombositosis atau peningkatan jumlah trombosit terjadi pada kasus polisitemia vera, trauma (fraktur, pembedahan), karsinoma metastatik, emboli paru, atau retikulositosis.[22-25]
Hitung Trombosit Metode Langsung
Metode langsung untuk menghitung jumlah trombosit dapat dengan cara sebagai berikut:
- Rees Ecker: darah diencerkan ke dalam larutan Brilliant Cresyl Blue agar trombosit berwarna biru muda. Sel trombosit dihitung dengan bilik hitung standar dan mikroskop. Secara mikroskopik trombosit tampak refraktif dan mengkilap berwarna biru muda, lebih kecil dari eritrosit, berbentuk bulat lonjong, dan bergerombol[1-3,16,22-24]
- Fase kontras: darah diencerkan ke dalam larutan amonium oksalat 1% sehingga semua eritrosit terhemolisis. Sel trombosit dihitung menggunakan kamar hitung standar dan mikroskop fase kontras. Sel atau bulat telur, berwarna biru muda atau lila terang. leukosit dan trombosit tampak bersinar dengan latar belakang gelap. Trombosit akan tampak bulat[1-3,16,22-24]
- Fase kontras dengan plasma darah: dengan metode sama dengan fase kontras, tetapi bahan pemeriksaan yang digunakan adalah plasma darah. Darah dibiarkan pada suhu kamar sampai tampak beberapa milimeter tinggi plasma. Selanjutnya plasma diencerkan dengan larutan pengencer brilliant cresyl blue dan dihitung trombosit dengan kamar hitung seperti pada metode fase kontras[1-3,16,22-24]
Hitung Trombosit Metode Tidak Langsung
Hitung trombosit tidak langsung yaitu menghitung jumlah trombosit secara manual pada sediaan apus darah yang telah diwarnai. Bahan pemeriksaan yang dianjurkan untuk pemeriksaan hitung trombosit adalah darah yang telah diberi antikoagulan EDTA. Antikoagulan ini mencegah pembekuan darah dengan cara mengikat kalsium dan dapat menghambat agregasi trombosit[1-3,16,22-24]
Metode hitung trombosit tidak langsung secara manual ini menggunakan sediaan apus darah yang diwarnai dengan pewarna Wright, Giemsa, atau May Grunwald. Dilakukan dalam 10 lapang pandang mikroskop dengan perbesaran x2000, atau 20 lapang pandang dengan perbesaran x1000.[1-3,16,22-24]
Pemeriksaan ini memiliki sensitifitas dan spesifitas yang baik untuk populasi trombosit normal dan tinggi (trombositosis). Sedangkan untuk populasi trombosit rendah (trombositopenia), perhitungan trombosit dianjurkan dalam 10 lapang pandang mikroskop dengan perbesaran x2000.[1-3,16,22-24]
Identifikasi Parasit
Salah satu indikasi pemeriksaan apus darah tepi adalah untuk mengidentifikasi parasit di dalam darah, seperti Plasmodium yang dapat ditemukan pada apusan darah tipis dan tebal.
Identifikasi Parasit di Apusan Darah Tipis
Object glass atau preparat dilihat di bawah mikroskop dengan lensa objektif 10x. Setelah fokus, preparat diteteskan minyak emersi satu tetes dan lensa objektif diganti menjadi pembesaran 100x. Kemudian mikrometer diputar sampai fokus atau nampak latar belakang yang bersih, dan seluruh lapang pandang diperiksa. Agar terhindar dari pemeriksaan berulang pada lapangan pandang yang sama, maka pemeriksaan dilakukan dengan metode zig zag. Penemuan yang perlu dicatat adalah:
- Eritrosit normal memiliki warna abu–abu pucat agak ungu, sedangkan neutrofil memiliki inti berwarna ungu tua dan memiliki granula pada sitoplasma
- Plasmodium terletak di dalam eritrosit, tampak dengan kromatin berwarna merah dan sitoplasma berwarna ungu pucat kebiruan
- Eritrosit yang mengandung plasmodium akan memiliki bentuk dan ukuran yang berbeda dengan eritrosit yang normal
- Bintik Schuffner terlihat pada eritrosit yang mengandung Plasmodium vivax atau Plasmodium ovale
- Bintik Mauer terlihat pada eritrosit yang mengandung cincin besar Plasmodium falciparum
- Untuk menyatakan hasil negatif, pemeriksaan apus darah tepi harus dilakukan sebanyak 3 kali dengan rentang waktu minimal 6 jam[12-16,20]
Identifikasi Parasit di Apusan Darah Tebal
Serupa dengan pemeriksaan mikrokop pada apusan darah tipis, pemeriksaan apusan darah tebal juga dilakukan dengan 100 lapangan pandang. Pada apusan darah tebal, eritrosit sudah lisis sehingga tidak tampak lagi. Penemuan yang perlu dicatat adalah:
- Plasmodium tampak dengan kromatin berwarna merah dan sitoplasma berwarna ungu pucat kebiruan, harus dibedakan dengan leukosit, baik neutrofil, eosinofil, basofil, maupun monosit
- Cacing filarial akan tampak memanjang, dengan bintik-bintik berwarna biru tua di dalam tubuhnya, serta tampak salah satu ujung yang diliputi sarung[12-16,20]
Intensités Infeksi atau Parasitemia
Perhitungan parasitemia dilakukan jika di dalam darah ditemukan plasmodium. Hitung parasitemia bertujuan untuk menentukan derajat infeksi, menentukan kemajuan pengobatan, dan menentukan resistensi obat. Perhitungan parasitemia dapat melalui 4 metode.[12-16,20]
Metode 1: Perhitungan dibandingkan dengan Jumlah Leukosit
Metode ini membandingkan antara jumlah leukosit dan plasmodium, yaitu menghitung jumlah plasmodium per 200 leukosit. Tahapan metode ini adalah:
- Gunakan apusan darah tebal
- Hitung jumlah leukosit dalam satu lapangan pandang, lalu hitung jumlah plasmodium
- Pindah ke lapangan pandang berikutnya, dilakukan terus hingga total leukosit mencapai 200
- Jumlahkan plasmodium kemudian dibagi 200, lalu dikalikan 8000
- Nilai yang didapat adalah jumlah plasmodium / mL darah, karena 1 mL darah mengandung 6000–10.000 leukosit atau rata rata 8000[12-16,20]
Metode 2: Perhitungan dibandingkan dengan Jumlah Eritrosit
Metode ini membandingkan antara jumlah eritrosit dan plasmodium, dengan langkah sebagai berikut:
- Gunakan apusan darah tipis
- Identifikasi lapang pandang yang terlihat eritrosit terinfeksi plasmodium
- Hitung seluruh jumlah eritrositdi lapang pandang tersebut, baik terinfeksi dan yang tidak
- Pindah ke lapangan pandang berikutnya, dilakukan terus hingga total eritrosit mencapai 1000
- Diantara 1000 eritrosit tersebut, hitung jumlah eritrosit yang terinfeksi
- Perhitungan parasitemia adalah jumlah eritrosit yang terinfeksi dibagi 1000 eritrosit x 100%. Contoh: jika ada 1 eritrosit yang terinfeksi dalam 1000 eritrosit, maka hasilnya dinyatakan sebagai 1/1000 x 100% = 0,1%
Interpretasi hasil pemeriksaan adalah:
- Parasitemia ringan jika perhitungan kurang dari 0,2 %
- Parasitemia sedang, jika hasil perhitungan 0,2–2%
- Parasitemia berat atau hiperparasitemia, jika hasil lebih dari 2%[12-16,20]
Metode 3: Perhitungan Secara Semi Kuantitatif
Metode menghitung banyaknya plasmodium per lapang pandang dengan melihat apusan darah tebal. Interpretasi hasil perhitungan infeksi sebagai berikut:
- Skor +4, jika terlihat >10 plasmodium per lapang pandang
- Skor +3, jika terlihat <10 plasmodium per lapang pandang
- Skor +2, jika terlihat lebih dari 1 hingga 10 plasmodium per 10 lapang pandang
- Skor +1, jika terlihat <1 plasmodium per 10 lapang pandang[12-16]
Metode 4: Perhitungan secara Kuantitatif
Metode ini dilakukan dengan menghitung jumlah plasmodium per 100 lapang pandang, yaitu dengan langkah sebagai berikut:
- Gunakan apusan darah tebal dari 1 ul darah
- Periksa 100 lapangan pandang (0,25 ul)
- Jika ditemukan 10 plasmodium, maka derajat parasitemia adalah 10 x 4 = 40 plasmodium / 1 ul darah
Interpretasi hasil pemeriksaan adalah:
- Infeksi ringan jika hasil kurang dari 10.000
- Infeksi sedang jika hasil antara 10.000 hingga 100.000
- Infeksi berat atau hiperparasitemia jika hasil lebih dari 100.000[12-16,20]