Diagnosis Tinea Manus
Diagnosis tinea manus bisa ditegakkan secara klinis berdasarkan lesi kulit yang tampak sebagai plak eritematosa berskuama dengan pertumbuhan sentrifugal. Pemeriksaan penunjang umumnya hanya diperlukan untuk mengidentifikasi organisme penyebab.
Anamnesis
Keluhan pada pasien tinea manus dapat berupa kulit yang menebal atau gatal, tetapi dapat juga bersifat asimtomatik. Biasanya infeksi terjadi unilateral, walaupun bisa juga terjadi bilateral. Apabila lesi disertai inflamasi, pasien dapat mengeluhkan rasa nyeri, gatal, dan bengkak di tangan.[14,15]
Dokter perlu menanyakan faktor risiko, seperti riwayat kontak dengan orang yang punya keluhan serupa, riwayat kontak dengan hewan peliharaan ataupun hewan ternak, serta riwayat pekerjaan.[11]
Pemeriksaan Fisik
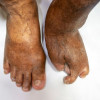
Pada pemeriksaan fisik, tinea manus umumnya muncul sebagai lesi unilateral berupa plak eritematosa berskuama dengan pertumbuhan yang sentrifugal. Lesi dapat pula berbentuk cincin konsentrik. Permukaan palmar tampak kering dan berskuama.[10,15]
Tanda klinis paling umum dikenal sebagai “two-foot, one hand syndrome” berupa plak berskuama atau xerosis difus derajat sedang hingga berat pada kedua kaki dan satu tangan. Onikomikosis dapat terjadi pada tangan yang sama atau terjadi pada kedua tangan sekaligus.[1,2]
Jenis Tinea Manus
Secara garis besar, ada 2 bentuk klinis tinea manus, yaitu dishidrotik dan hiperkeratotik. Pada bentuk dishidrotik, ada lesi vesikel dengan skuama di tepi yang terletak pada telapak tangan dan/atau jari tangan. Tepi lateral berbentuk segmental atau anular. Pada bentuk hiperkeratotik, ada lesi vesikel yang mengering dan membentuk lesi sirkuler atau irregular, yang tampak eritematosa dengan skuama difus. Garis-garis tangan menjadi semakin jelas.[1,10,15]
Diagnosis Banding
Diagnosis banding tinea manus adalah psoriasis dan dermatitis kontak.
Psoriasis
Pada kasus psoriasis, biasanya lesi terjadi bilateral dan hiperkeratotik dengan bagian palmar yang menebal. Terkadang ada ungual pitting dan oil drop sign. Pada sediaan kerokan kulit, tidak akan ada gambaran hifa atau bentukan dermatofita lain.[2]
Dermatitis Kontak
Pada dermatitis kontak, kondisi inflamasi dengan lesi kulit eritematosa dan gatal dapat terjadi di area dorsal dan palmar, yang biasanya tampak bilateral. Umumnya, lesi kulit muncul setelah berkontak dengan substansi asing seperti nikel.[2]
Pemeriksaan Penunjang
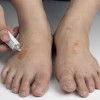
Contoh pemeriksaan penunjang yang bisa dilakukan adalah pemeriksaan mikroskopik, pemeriksaan histopatologi, pemeriksaan kultur, atau pemeriksaan dermoskopi.[1,15]
Pemeriksaan Mikroskopik
Pemeriksan mikroskopik merupakan pemeriksaan yang mudah dan murah untuk menemukan hifa jamur. Pengambilan spesimen dapat menggunakan swab pada lesi pustular atau lesi inflamasi yang basah atau menggunakan kerokan pada lesi kering dan berskuama. Pemeriksaan dengan nail clipping perlu dilakukan juga bila tampak keterlibatan onikomikosis. Pengambilan sampel terbaik adalah di tepi lesi.[1,2,15]
Pemeriksaan Histopatologi
Pemeriksaan histopatologi tinea manus akan memberi gambaran yang mirip dengan semua penyakit kulit akibat infeksi dermatofita. Pada pemeriksaan histopatologi melalui biopsi kulit, tampak gambaran berupa spongiosis epidermal, parakeratosis, dan infiltrasi sel-sel inflamasi superfisial.[1,2,15]
Gambaran hifa yang tidak berpigmen, regular, dan bersepta dapat tampak pada stratum korneum, yang paling baik terlihat melalui pewarnaan periodic acid-Schiff (PAS) atau Gomori methenamine silver (GMS).[1,2,15]
Pemeriksaan Kultur
Pemeriksaan kultur dapat dilakukan dengan agar Sabouraud plus pada suhu 28°C selama 1–4 minggu.[15]
Pemeriksaan Dermoskopi
Pada pemeriksaan dermoskopi, dokter dapat menemukan skuama putih, terutama di garis-garis telapak tangan.[16]
Direvisi oleh: dr. Irene Cindy Sunur