Diagnosis Penyakit Von Willebrand
Diagnosis penyakit von Willebrand atau yang dikenal von Willebrand Disease (VWD) sulit ditentukan sebab mayoritas pasien tidak menyadari bahwa mereka mempunyai gejala perdarahan abnormal. Langkah awal dalam mendiagnosa VWD adalah menelusuri riwayat perdarahan abnormal pada pasien dan penyakit herediter dalam keluarga, serta melakukan pemeriksaan screening.[12]
Diagnosis pada VWD di Indonesia ditegakkan dengan temuan abnormal pada kadar VWF:RCo, VWF:Ag, dan ristocetin-induced platelet aggregation (RIPA). Pemeriksaan spesifik lainnya dilakukan untuk menentukan subtipe pada VWD.[32]
Pada praktik klinis, diagnosis dari hasil pemeriksaan laboratorium didasarkan pada penurunan VWF:RCo (atau VWF:CB) (<30 IU/dL), dengan karakterisasi tipe VWD lebih lanjut berdasarkan penilaian VWF:Ag, FVIII:C dan pola multimer. VWF:Ag di bawah 30 U/dL telah terbukti berkaitan dengan keparahan klinis yang signifikan dan adanya mutasi pada gen VWF.[12,15]
Anamnesis
Keluhan perdarahan abnormal terutama perdarahan mukokutan adalah keluhan utama pada pasien VWD. Keluhan perdarahan abnormal meliputi:
- Hematoma tanpa trauma yang dikenali
Epistaksis berulang dengan durasi lebih 10 menit (terutama sejak masa kanak-kanak)
-
Menorrhagia dimulai sejak menarche
- Perdarahan berkepanjangan pasca menggosok gigi/ ekstraksi gigi, pasca operasi/trauma ringan
- Perdarahan ante/ postpartum atau gastrointestinal
- Hemarthrosis dan hematuria[2,3,12]
Identifikasi faktor risiko VWD juga perlu ditelusuri pada pasien. Riwayat kelainan hematologi, keganasan, autoimun, hormonal, penggunaan obat-obatan perlu ditinjau. Riwayat kelainan herediter dalam keluarga juga harus diselidiki dan berguna untuk membedakan VWD dengan hemofilia.[2,3,12,22]
Bleeding Assessment Tool
Bleeding Assessment Tool (BAT) adalah kuesioner yang direkomendasikan oleh panel multidisiplin untuk menilai gejala perdarahan secara objektif. Total skor 6 pada wanita, 4 pada laki-laki, 3 pada anak-anak dianggap mempunyai keluhan perdarahan abnormal.[18]
BAT harus selalu disertai tes skrining koagulasi untuk memastikannya. BAT merupakan prosedur standar yang dilakukan pada pasien suspek kelainan pembekuan darah namun saat ini belum tersedia di Indonesia.[18, 28-31]
Pemeriksaan Fisik
Pemeriksaan fisik pada pasien VWD seringkali dalam batas normal bila tidak ada keluhan perdarahan akut. Namun, sekuele perdarahan seperti ekimosis, hematoma, petekie dapat diidentifikasi dan perlu diperiksa ukuran, lokasi, dan distribusinya.[13]
Identifikasi jaundice atau spider angiomata, splenomegali, artropati, telangiektasis, dan kelemahan pada sendi dilakukan untuk menilai risiko perdarahan lanjutan.[9]
Diagnosis Banding
Diagnosis banding VWD adalah kelainan pembekuan darah lain yang sama-sama mempunyai keluhan utama perdarahan abnormal.[19-22, 43]
Hemofilia A dan B
Pada hemofilia A tejadi defisiensi faktor VIII (FVIII) sementara pada hemofilia B terjadi defisiensi faktor IX (FIX). Pada VWD terutama tipe 2N, terjadi penurunan kadar FVIII akibat menurunnya ikatan VWF dengan FVIII. Hemofilia diturunkan secara resesif melalui kromosom X sehingga hanya ditemukan menyerang laki-laki.[20,21]
Temuan yang mengarah pada hemofilia adalah activated partial thromboplastin time (aPTT) memanjang, prothrombin time (PT) dan bleeding time (BT) normal, aktivitas faktor pembekuan kurang dari 40% pada pemeriksaan kadar FVIII atau FIX, dan diagnosis tegak dengan molecular genotyping.[20,21]
Defisiensi Faktor X dan XI
Penyakit defisiensi faktor X (FX) dan faktor XI (FXI) diturunkan secara autosomal resesif. Temuan yang mengarah pada defisiensi FX adalah PT, aPTT, Russell viper venom time (RVTT) memanjang, BT normal, dan penurunan aktivitas dan/atau kadar FX. Defisiensi FXI umumnya merupakan temuan laboratorium insidental. Temuan yang mengarah pada defisiensi FXI adalah aPTT memanjang dan kadar/aktivitas FXI menurun.[19,20]
Sindrom Bernard-Soulier
Sindrom Bernard-Soulier merupakan gangguan perdarahan autosomal resesif yang disebabkan oleh mutasi GP1BA, GP1BB, dan GP9. Temuan pada Sindrom Bernard-Soulier adalah trombositopenia, BT dan platelet function analyzer (PFA-100) memanjang, dan terdapat gambaran giant platelet pada pemeriksaan darah tepi.[22]
Perbedaan utama antara sindrom Bernard-Soulier dengan VWD adalah respons terhadap ristocetin tetap menurun meskipun dengan penambahan plasma normal. Pada VWD, terjadi perbaikkan respons terhadap ristocetin setelah penambahan plasma normal. Sindrom Bernard-Soulier ditegakkan melalui molecular genotyping.[22]
Kondisi/ Penyakit Kausal Trombositopenia Lainnya
Beberapa kondisi/penyakit yang menyebabkan trombositopenia dan mengeluhkan perdarahan abnormal. Kondisi/penyakit meliputi primary immune thrombocytopenia, obat-obatan (penggunaan heparin, kina, antibiotik seperti sulfadiazine, ampicillin, ibuprofen) dan gangguan liver (hepatitis, penyalahgunaan alkohol), infeksi malaria, leptospirosis, sepsis.[43]
Diagnosis trombositopenia ditegakkan dengan menemukan etiologi yang mendasari. Oleh karena itu, riwayat penyakit, termasuk penggunaan obat dan riwayat bepergian perlu ditelusuri secara mendalam pada pasien.[43]
Pemeriksaan Penunjang
Pemeriksaan penunjang untuk screening dapat menyaring VWD dari gangguan pembekuan darah lainnya sementara pemeriksaan spesifik seperti VWF:Ag, VWF:RCo dan ristocetin-induced platelet aggregation (RIPA) dilakukan untuk mendiagnosa VWD. Beberapa pemeriksaan spesifik seperti VWF:RCo juga digunakan untuk memantau terapi yang diberikan.[44-46]
Screening Penyakit von Willebrand
Pemeriksaan penunjang umum bertujuan untuk melakukan screening pada pasien dengan gangguan perdarahan. Pemeriksaan screening di Indonesia meliputi pemeriksaan darah rutin, bleeding time (BT), prothrombin time (PT), activated partial thromboplastin time (aPTT), dan apusan darah tepi.[12,15,25]
Temuan yang mengarah kepada VWD pada screening adalah BT memanjang, PT normal, dan aPTT normal/memanjang, Hasil aPTT bergantung pada kadar faktor VIII pada plasma. Hemoglobin (Hb) dan platelet dapat ditemukan normal/menurun, dan gambaran platelet pada apusan darah tepi dapat ditemukan normal.[12,15,25]
Pemeriksaan screening menggunakan platelet function analysis (PFA)-100 dilakukan di luar Indonesia. Pemeriksaan PFA-100 (sensitivitas 99,3%) berfungsi untuk menilai closure time (CT) dari waktu perdarahan hingga terbentuknya agregasi platelet pada hemostasis primer. Temuan CT yang memanjang mendeteksi defisiensi VWF.[26,27]
Pemeriksaan Diagnostik Penyakit von Willebrand
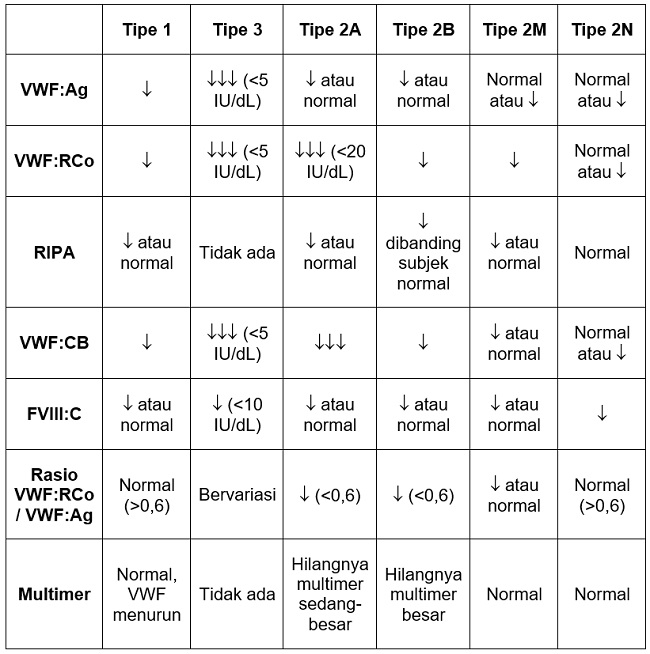
Terdapat berbagai pemeriksaan spesifik untuk mendiagnosa VWD namun pemeriksaan yang dipakai untuk mendiagnosa VWD di Indonesia adalah, VWF:Ag, VWF:RCo, RIPA.[32]
Pemeriksaan VWF:Ag bertujuan untuk mengukur konsentrasi antigen VWF pada darah. Pada VWD, hasil VWF:Ag cenderung rendah pada tipe 1, 2A, 2B, dan 3. Sedangkan hasil VWF:Ag dapat ditemukan rendah atau normal pada tipe 2M dan 2N.[25]
Pemeriksaan VWF:RCo untuk menilai interaksi VWF dengan Gp1b yang dimediasi oleh ristocetin in vitro. Pada VWD, hasil VWF:RCo rendah terutama pada VWD tipe 3. Pada VWD tipe 2N dapat ditemukan normal.[25]
Pemeriksaan RIPA digunakan untuk menilai ambang konsentrasi ristocetin untuk menginduksi agregasi platelet pada plasma. Temuan hasil RIPA bervariasi antara menurun atau normal. Pada VWD tipe 3, tidak ada ambang konsentrasi ristocetin atau absent.[25]
Beberapa pemeriksaan spesifik lainnya pada VWD meliputi:
- FVIII:C: untuk menilai interaksi VWF dengan FVIII
- VWF:CB: untuk mengukur interaksi VWF dengan kolagen
- Pola multimer VWF: menilai komposisi multimer VWF
- Rasio VWF:Rco/VWF:Ag[7,25]
Variabilitas hasil dari pemeriksaan spesifik disebabkan oleh defisiensi atau defek yang berbeda pada tiap tipe VWD sebagaimana tercantum pada Tabel 1.[7,25,32]
Tabel 1. Temuan pemeriksaan penunjang masing-masing tipe VWD.
Sumber: dr. Gabriela, Alomedika. 2022.[25,32]
Pemeriksaan Molekuler Genetik
Pemeriksaan molekuler genetik dapat mengidentifikasi karakteristik mutasi gen VWF sehingga dapat mendiagnosa VWD secara langsung. Indikasi pemeriksaan molekuler genetik pada VWD di Belanda adalah hanya untuk program hamil pada pasien dengan VWD tipe 3, diagnosa VWD tipe 2B, dan kepentingan penelitian. [24]
Pemeriksaan genetik juga dilakukan pada janin pada pasien dengan VWD tipe 2 pada usia kehamilan 32-34 minggu untuk mengambil keputusan apakah persalinan atraumatik diperlukan. Saat ini pasien VWD di Indonesia tidak dilakukan pemeriksaan molekular genetik.[24]
Derajat Keparahan Penyakit von Willebrand
Hingga saat ini, tidak ada konsensus yang mendefinisikan derajat keparahan penyakit VWD. Namun, kriteria yang paling sering dipakai untuk mendefinisikan VWD tipe berat adalah kadar aktivitas VWF:RCo<10 IU/dL dan/atau kadar FVIII <20 IU/dL. Dengan demikian VWD tipe 3, sebagian tipe 2B, tipe 2A dan sebagian tipe 1 tergolong dalam kategori VWD tipe berat. Namun, tingkat keparahan juga tetap harus dinilai berdasarkan gejala perdarahan terlepas dari fenotipe VWD.[33]
Bila didasarkan pada gejala, maka perdarahan dianggap gawat darurat bila:
- Perdarahan membutuhkan transfusi whole blood atau sel darah merah 2 unit
Perdarahan intrakranial, spinal, atau sendi
- Perdarahan pada operasi mayor yang berpotensi mengancam nyawa
- Wanita hamil dengan VWF:Rco baseline <50 IU/dL durante/postpartum dan/atau prosedur invasif seperti amniosentesis dan anestesi
- Perdarahan pada pasien VWD tipe berat[43]