Prognosis Sindrom Koroner Akut
Prognosis sindrom koroner akut (SKA) tergantung dari kecepatan penatalaksanaan reperfusi pada STEMI, serta tata laksana berdasarkan stratifikasi risiko pada NSTEMI dan UAP. Angka mortalitas setelah rawat inap di rumah sakit masih cenderung tinggi, baik pada kelompok pasien SKA yang disertai gagal jantung atau tidak.[27]
Komplikasi
Beberapa komplikasi dari SKA adalah aritmia, edema paru akut, syok kardiogenik, aneurisma ventrikel, ruptur otot papilaris, serta ruptur septum ventrikel.
Aritmia
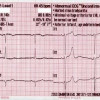
Aritmia yang paling sering terjadi setelah infark miokardium sebagai salah satu manifestasi SKA adalah ventricular tachycardia (VT), ventricular fibrillation (VF), atrial fibrillation (AF), dan bradiarritmia. Aritmia ventrikel, yaitu VT atau VF, dapat diterapi dengan beta-blocker atau amiodarone dan dilanjutkan dengan kardioversi atau defibrilasi bila tidak menunjukkan perbaikan. Tata laksana AF dapat dengan regimen farmakologi yang standard atau kardioversi. Bradiaritmia dapat diterapi dengan atropin atau pacemaker.[28]
Edema Paru Akut
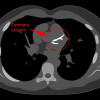
Edema paru akut sebagai komplikasi SKA terjadi akibat kegagalan fungsi ventrikel kiri sehingga mengakibatkan cairan kembali ke jaringan interstisial paru dan semakin mengganggu oksigenasi dan perfusi jaringan. Gejala sesak napas pada edema paru akut sebagai manifestasi komplikasi SKA sering misdiagnosis menjadi pneumonia. Perbedaan klinis manifestasi kardiak pada edema paru akut dan non kardiak pada pneumonia dapat membantu membedakan keduanya.[28,29]
Syok Kardiogenik
Syok kardiogenik merupakan manifestasi klinis SKA yang membutuhkan penanganan revaskularisasi segera. Pasien seringkali datang dengan hipotensi yang refrakter dengan pemberian cairan. Pada keadaan ini, tekanan darah sistolik kurang dari 80 sampai 90 mmHg atau mean arterial pressure kurang dari 30 mmHg dari baseline.[28]
Aneurisma Ventrikel
Aneurisma ventrikel terjadi karena area dinding ventrikel mengalami nekrosis atau melemah, sehingga saat kontraksi ventrikel terjadi, area yang melemah ini menojol menjadi aneurisma. Keadaan ini perlu dilakukan tata laksana menggunakan terapi farmakologi antikoagulan atau dapat dengan pembedahan bila aneurisma berukuran besar.[2,28]
Ruptur Otot Papilaris
Risiko ruptur otot papilaris dapat terjadi sampai dengan 3 bulan setelah infark. Keadaan ini akan menyebabkan regurgitasi aliran darah lewat katup yang berhubungan dengan otot papilaris, sehingga aliran darah menjadi backflow dan terjadi gagal jantung kanan atau kiri. Keadaan ini diperbaiki secara pembedahan dengan mitral valve replacement.[28]
Ruptur Septum Ventrikel
Ruptur septum ventrikel terjadi karena infark yang melibatkan ketebalan seluruh dinding ventrikel yang kemudian menjadi nekrosis, sehingga terjadi ruptur.[28]
Prognosis
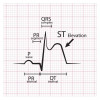
Beberapa faktor yang mempengaruhi prognosis SKA adalah jenis kelamin, aktivitas fisik sehari-hari, pengobatan medis, serta keparahan derajat gagal jantung yang dialami. Selain itu, terdapat beberapa variabel yang menentukan prognosis pasien di masa mendatang, seperti ada tidaknya gelombang U atau J pada EKG, F(2)- isoprostane di serum, kadar choline serum, kadar testosterone serum, ada tidaknya penyakit komorbid ginjal, demensia, gagal jantung, atau penyakit arteri perifer yang dialami pasien.[30]
Terdapat beberapa sistem penilaian untuk memperkirakan risiko terjadinya infark miokardium pada pasien di masa mendatang, seperti Framingham general CVD risk profile, atherosclerotic cardiovascular disease score,atau Reynolds risk score. Perbedaan ketiganya lebih kepada jenis luaran yang diprediksi dan data penelitian yang dikumpulkan selama bertahun-tahun sebagai dasar perhitungan skor.
Variabel yang dinilai pada ketiga skoring tersebut sama, yaitu usia, jenis kelamin, kadar kolesterol total, kadar HDL total, tekanan darah sistolik, terapi antihipertensi yang digunakan, riwayat diabetes mellitus, dan riwayat merokok.[69]
American Heart Association (AHA) merekomendasikan kalkulator online yang dapat diakses pada website atherosclerotic cardiovascular disease (ASCVD) risk estimator plus untuk menghitung risiko mengalami kejadian kardiovaskuler dalam 10 tahun ke depan.
Interpretasinya adalah sebagai berikut:
- 0 sampai <5%: risiko rendah
- 5 sampai <7,5%: borderline
- 7,5 sampai <20%: risiko sedang
- ≥20%: risiko tinggi
Untuk risiko rendah, pasien dianjurkan untuk modifikasi gaya hidup. Sedangkan untuk risiko borderline dan sedang, pasien dan dokter berdiskusi langkah terapi yang akan diambil sambil mempertimbangkan risk-enhancing factors seperti:
- Riwayat keluarga yang menderita penyakit jantung aterosklerosis
- Kadar LDL yang persisten ≥160 mg/dL atau ≥4.1 mmol/L
- Sindrom metabolik
- Adanya riwayat preeklampsia atau menopause prematur
- Adanya komorbiditas penyakit inflamasi, seperti rheumatoid arthritis dan psoriasis
- Kadar trigliserida yang persisten ≥175 mg/dL
Pasien dengan risiko tinggi dianjurkan untuk menjalani modifikasi gaya hidup dan menjalani terapi medikamentosa.[69]
Penulisan pertama oleh: dr. Gold SP Tampubolon